Choroby autoimmunologiczne to złożone interakcje genów, środowiska i odporności
- Choroby autoimmunologiczne nie mają jednej przyczyny; wynikają ze współdziałania wielu czynników.
- Predyspozycje genetyczne, infekcje, toksyny środowiskowe i dysbioza mikrobiomu to kluczowe wyzwalacze.
- Hormony płciowe i chromosom X odgrywają istotną rolę w wyższej częstości występowania u kobiet.
- Stres przewlekły może nasilać objawy i zwiększać ryzyko, ale rzadko jest jedyną przyczyną choroby.
- Najnowsze badania z lat 2024-2025 koncentrują się na mikrobiomie, osi neuroendokrynnej i mechanizmach związanych z chromosomem X.
- Zrozumienie różnicy między czynnikiem ryzyka, wyzwalaczem a przyczyną jest kluczowe dla zarządzania chorobą.
Czym są choroby autoimmunologiczne i dlaczego nie mają jednej przyczyny?
Choroby autoimmunologiczne to grupa schorzeń, w których układ odpornościowy, zamiast chronić organizm przed patogenami, błędnie atakuje jego własne, zdrowe tkanki i komórki. Można to porównać do sytuacji, w której system obronny zaczyna strzelać do swoich. Skutkuje to przewlekłym stanem zapalnym i uszkodzeniem różnych narządów, w zależności od tego, które tkanki zostały zaatakowane. Mimo że objawy i przebieg tych chorób mogą być bardzo różnorodne, łączy je jeden wspólny mianownik – rozregulowana odpowiedź immunologiczna.
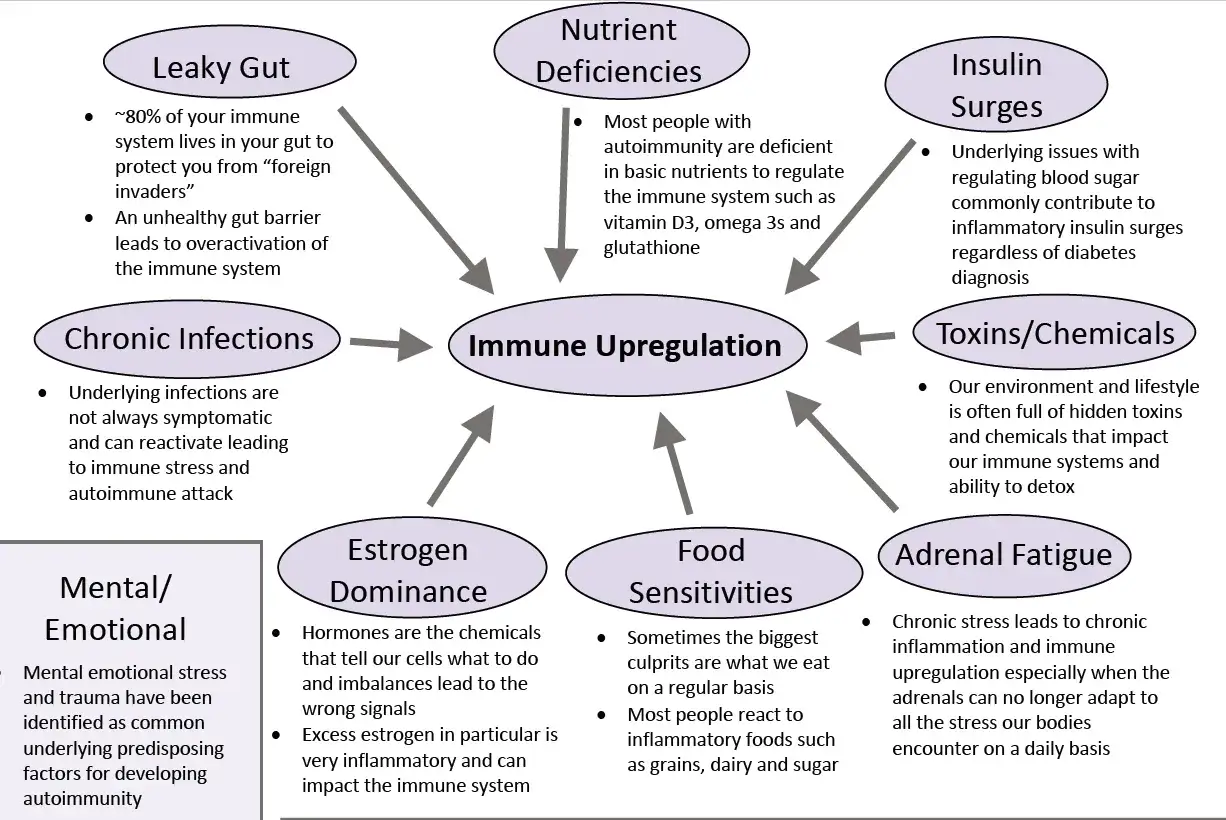
Wielokrotnie spotykam się z pytaniem, co jest "przyczyną" choroby autoimmunologicznej. Muszę jasno podkreślić, że nie ma tu jednej, prostej odpowiedzi. Rozwój tych schorzeń to zazwyczaj efekt złożonej interakcji wielu czynników, a nie pojedynczego zdarzenia. Aktualny konsensus naukowy wskazuje na współdziałanie predyspozycji genetycznych, czynników środowiskowych i rozregulowanej odpowiedzi immunologicznej. To właśnie ta wieloczynnikowość sprawia, że diagnostyka i leczenie są tak skomplikowane.
Dla lepszego zrozumienia, warto rozróżnić trzy kluczowe pojęcia: czynnik ryzyka, wyzwalacz i przyczynę. Czynnik ryzyka to coś, co zwiększa prawdopodobieństwo wystąpienia choroby, ale samo w sobie jej nie wywołuje – na przykład płeć żeńska czy historia rodzinna. Wyzwalacz to czynnik, który u osoby już predysponowanej (np. genetycznie) może zainicjować proces autoimmunologiczny lub zaostrzyć istniejącą chorobę. Przykładem mogą być infekcje. Natomiast przyczyna to bezpośredni powód, bez którego choroba by nie powstała. W przypadku autoimmunologii rzadko mówimy o jednej przyczynie; zazwyczaj jest to kaskada zdarzeń i interakcji, gdzie wiele elementów musi zagrać jednocześnie, aby choroba się ujawniła.
Co najczęściej wywołuje choroby autoimmunologiczne u osób z predyspozycją?
Skoro wiemy już, że choroby autoimmunologiczne to złożona mozaika, przyjrzyjmy się bliżej elementom, które mogą działać jako "wyzwalacze" u osób z istniejącą predyspozycją. Ważne jest, aby pamiętać, że te czynniki nie są jedynymi przyczynami, ale mogą inicjować lub nasilać proces chorobowy, często w połączeniu z innymi elementami.
Predyspozycja genetyczna i historia rodzinna
Nie da się ukryć, że geny odgrywają istotną rolę. Jeśli w rodzinie występowały choroby autoimmunologiczne, ryzyko ich pojawienia się u kolejnych pokoleń jest zwiększone. Nie oznacza to jednak, że choroba jest dziedziczona wprost, jak na przykład kolor oczu. Dziedziczy się raczej predyspozycję, czyli większą podatność, a nie samą chorobę. Oznacza to, że geny tworzą "podłoże", na którym pod wpływem innych czynników choroba może się rozwinąć. Brak historii rodzinnej nie wyklucza z kolei zachorowania, co pokazuje, jak wiele innych czynników ma znaczenie.
Infekcje jako możliwy zapalnik procesu autoimmunologicznego
Infekcje, zarówno wirusowe, jak i bakteryjne, są jednymi z najlepiej udokumentowanych wyzwalaczy autoimmunologii. Mechanizm ten często opiera się na tak zwanej mimikrze molekularnej. Polega ona na tym, że fragmenty patogenu (np. wirusa) są bardzo podobne do fragmentów naszych własnych tkanek. Układ odpornościowy, walcząc z infekcją, uczy się rozpoznawać te "obce" cząsteczki. Niestety, przez pomyłkę może zacząć atakować również własne tkanki, które przypominają mu intruza. Przykładem mogą być niektóre infekcje paciorkowcowe prowadzące do gorączki reumatycznej, czy wirus Epsteina-Barra, który jest badany pod kątem związku ze stwardnieniem rozsianym. Według danych z NIEHS fact sheet, infekcje są kluczowym elementem w zrozumieniu wyzwalaczy autoimmunologii.
Czynniki środowiskowe: palenie, krzemionka, rozpuszczalniki, pestycydy i inne toksyny
Środowisko, w którym żyjemy, ma ogromny wpływ na nasze zdrowie, w tym na układ odpornościowy. Ekspozycja na niektóre substancje chemiczne może znacząco zwiększać ryzyko rozwoju chorób autoimmunologicznych. Do najlepiej poznanych należą: palenie tytoniu (silny czynnik ryzyka dla reumatoidalnego zapalenia stawów i tocznia), ekspozycja na krzemionkę (związana ze sklerodermią), rozpuszczalniki organiczne oraz niektóre pestycydy i inne zanieczyszczenia środowiskowe. Te toksyny mogą uszkadzać komórki, wywoływać stres oksydacyjny lub bezpośrednio modulować odpowiedź immunologiczną, prowadząc do utraty tolerancji na własne tkanki.
Rola diety, masy ciała i mikrobiomu jelitowego w regulacji odporności
Coraz więcej badań wskazuje na kluczową rolę mikrobiomu jelitowego – czyli bilionów bakterii, wirusów i grzybów zamieszkujących nasze jelita – w utrzymaniu tolerancji immunologicznej. Dysbioza, czyli zaburzenie równowagi mikrobiologicznej, może prowadzić do zwiększonej przepuszczalności jelit, potocznie nazywanej "cieknącymi jelitami". Wówczas fragmenty niestrawionego pokarmu, toksyny czy bakterie mogą przedostawać się do krwiobiegu, aktywując układ odpornościowy i potencjalnie prowadząc do autoimmunizacji. Dieta bogata w przetworzoną żywność, cukier i tłuszcze nasycone, a uboga w błonnik, może sprzyjać dysbiozie i stanom zapalnym. Z kolei zdrowa, zbilansowana dieta, bogata w warzywa, owoce i prebiotyki, wspiera różnorodny mikrobiom i prawidłową funkcję bariery jelitowej. Również masa ciała ma znaczenie; otyłość jest stanem przewlekłego, niskopoziomowego stanu zapalnego, który może obciążać układ odpornościowy.Hormony a choroby autoimmunologiczne: dlaczego kobiety chorują częściej?
To jedno z najbardziej intrygujących pytań w autoimmunologii: dlaczego choroby te dotykają kobiety znacznie częściej niż mężczyzn? Szacuje się, że nawet 80% wszystkich pacjentów z chorobami autoimmunologicznymi to kobiety. Nie chodzi tu jednak wyłącznie o proste "wahania hormonów", ale o złożoną interakcję między hormonami płciowymi, genami i układem odpornościowym, która jest przedmiotem intensywnych badań.
Jak estrogen, progesteron i testosteron wpływają na układ odpornościowy
Hormony płciowe nie są obojętne dla układu odpornościowego – wręcz przeciwnie, są jego potężnymi modulatorami. Estrogen i progesteron, dominujące u kobiet, mogą w różny sposób wpływać na odpowiedź immunologiczną. Estrogen często działa immunostymulująco, co oznacza, że może nasilać aktywność układu odpornościowego, potencjalnie sprzyjając reakcjom autoimmunologicznym. Progesteron natomiast ma bardziej złożony wpływ, czasem działając pro-, a czasem przeciwzapalnie, w zależności od kontekstu. Z kolei testosteron, główny hormon męski, często wykazuje działanie immunosupresyjne, czyli hamujące zapalenie i aktywność układu odpornościowego. Ta różnica w modulacji odporności przez hormony płciowe jest jednym z kluczowych elementów wyjaśniających dysproporcje w częstości występowania chorób autoimmunologicznych.
Ciąża, połóg, miesiączka i menopauza jako okresy zmian ryzyka i nasilenia objawów
Okresy życia kobiety, charakteryzujące się znacznymi fluktuacjami hormonalnymi, często korelują ze zmianami w aktywności chorób autoimmunologicznych. Wiele kobiet doświadcza poprawy objawów niektórych schorzeń autoimmunologicznych (np. reumatoidalnego zapalenia stawów) w czasie ciąży, kiedy poziom estrogenów i progesteronu jest wysoki, a układ odpornościowy jest naturalnie modyfikowany, aby tolerować płód. Z kolei połóg, czyli okres po porodzie, charakteryzujący się gwałtownym spadkiem hormonów, jest często momentem zaostrzenia objawów lub nawet pierwszego ujawnienia się choroby. Podobnie, miesiączka i menopauza, z ich zmianami hormonalnymi, mogą wpływać na nasilenie objawów lub ryzyko rozwoju nowych schorzeń.
Chromosom X i XIST jako nowe wyjaśnienia kobiecej przewagi w autoimmunologii
Najnowsze badania idą jednak dalej niż tylko hormony. Coraz więcej uwagi poświęca się roli chromosomu X i związanego z nim genu XIST (X-inactive specific transcript). Kobiety mają dwa chromosomy X, podczas gdy mężczyźni jeden. Aby zrównoważyć dawkę genów, w każdej komórce kobiecej jeden z chromosomów X jest inaktywowany. Proces ten, choć zazwyczaj efektywny, nie jest doskonały. Badania sugerują, że gen XIST, który odgrywa kluczową rolę w inaktywacji chromosomu X, może prowadzić do ekspresji pewnych białek, które stają się celem ataku układu odpornościowego. To odkrycie rzuca nowe światło na mechanizmy leżące u podstaw kobiecej przewagi w autoimmunologii, wskazując, że nie tylko hormony, ale także genetyka związana z chromosomem płciowym ma znaczenie.
Czy stres może wywołać chorobę autoimmunologiczną?
To pytanie, które słyszę niezwykle często, i jest ono źródłem wielu nieporozumień. Stres jest wszechobecny w naszym życiu, a jego wpływ na zdrowie jest niezaprzeczalny. Jednak w kontekście chorób autoimmunologicznych, musimy bardzo precyzyjnie rozróżnić jego rolę. Stres rzadko jest jedyną i bezpośrednią "przyczyną" choroby autoimmunologicznej, ale może działać jako potężny "wyzwalacz" lub czynnik nasilający objawy u osób już predysponowanych.
Różnica między ostrym stresem a stresem przewlekłym
Nie każdy stres jest taki sam. Ostry stres, czyli krótkotrwała reakcja na nagłe zagrożenie (np. ucieczka przed niebezpieczeństwem), mobilizuje organizm, często wzmacniając chwilowo odpowiedź immunologiczną. Jest to naturalny mechanizm przetrwania. Natomiast stres przewlekły, czyli długotrwałe narażenie na czynniki stresogenne (np. problemy w pracy, trudności finansowe, przeciążenie emocjonalne), działa zupełnie inaczej. Powoduje on ciągłe wyczerpanie zasobów organizmu i może prowadzić do rozregulowania wielu układów, w tym odpornościowego.
Oś HPA, kortyzol i rozregulowanie odpowiedzi zapalnej
Przewlekły stres aktywuje tak zwaną oś podwzgórze-przysadka-nadnercza (HPA). W odpowiedzi na stres, nadnercza produkują więcej kortyzolu, często nazywanego "hormonem stresu". Kortyzol w krótkiej perspektywie działa przeciwzapalnie, ale jego przewlekle podwyższony poziom może prowadzić do rozregulowania odpowiedzi zapalnej i osłabienia zdolności układu odpornościowego do efektywnego funkcjonowania. Może to skutkować zarówno obniżeniem odporności na infekcje, jak i paradoksalnie, zwiększeniem ryzyka reakcji autoimmunologicznych, ponieważ układ odpornościowy staje się mniej "zdolny" do utrzymania tolerancji na własne tkanki.
Dlaczego stres częściej zaostrza objawy niż samodzielnie „tworzy” chorobę
W świetle obecnej wiedzy, przewlekły stres jest uznawany za ważny czynnik modulujący przebieg chorób autoimmunologicznych. Może on wyzwalać rzuty choroby, nasilać objawy, a nawet przyspieszać jej rozwój u osób z istniejącą predyspozycją genetyczną. Jednak rzadko kiedy stres jest jedyną przyczyną, która samodzielnie "tworzy" chorobę autoimmunologiczną od podstaw. Zwykle działa jako katalizator, popychając układ odpornościowy w kierunku autoagresji, gdy inne czynniki (genetyczne, środowiskowe) są już obecne. Badania z lat 2024-2025, o których wspomina NIH MedlinePlus Magazine, wciąż pogłębiają nasze zrozumienie tego skomplikowanego związku.
Sen, przeciążenie psychiczne i wypalenie jako czynniki nasilające
Niedobór snu, chroniczne przeciążenie psychiczne i wypalenie to aspekty życia, które ściśle wiążą się z przewlekłym stresem i jego negatywnymi konsekwencjami. Brak odpowiedniej ilości i jakości snu zaburza regenerację organizmu i prawidłowe funkcjonowanie układu odpornościowego. Przeciążenie psychiczne i emocjonalne wyczerpuje nasze zasoby adaptacyjne, a wypalenie jest jego skrajną formą. Wszystkie te czynniki mogą pogłębiać rozregulowanie odporności, czyniąc organizm bardziej podatnym na zaostrzenia chorób autoimmunologicznych i utrudniając radzenie sobie z ich objawami.
Co mówią najnowsze badania o przyczynach autoimmunologii?
Dziedzina autoimmunologii jest niezwykle dynamiczna, a naukowcy na całym świecie nieustannie odkrywają nowe mechanizmy i zależności. Najnowsze badania koncentrują się na coraz bardziej szczegółowych aspektach, które pomagają nam zrozumieć tę złożoną grupę chorób. Oto kilka kluczowych kierunków i odkryć.
Nowe dane o XIST i mechanizmach zależnych od chromosomu X
Jak już wspomniałam, rola chromosomu X w autoimmunologii jest coraz lepiej poznawana. Najnowsze badania pogłębiają nasze zrozumienie, w jaki sposób gen XIST i proces inaktywacji chromosomu X mogą przyczyniać się do wyższej częstości autoimmunologii u kobiet. Odkryto, że w niektórych komórkach kobiecych, inaktywacja chromosomu X nie jest całkowita, co prowadzi do ekspresji pewnych białek, które mogą być rozpoznawane jako "obce" przez układ odpornościowy. Te "uciekinierki" z inaktywacji mogą stać się autoantygenami, czyli celami ataku immunologicznego. To otwiera nowe perspektywy dla terapii, które mogłyby celować w te specyficzne mechanizmy.
Badania nad mikrobiomem, metabolitami jelitowymi i tolerancją immunologiczną
Mikrobiom jelitowy to obecnie jeden z najgorętszych tematów w medycynie, a w autoimmunologii jego rola jest nie do przecenienia. Badania coraz precyzyjniej określają, jak konkretne gatunki bakterii jelitowych, a także produkowane przez nie metabolity (np. krótkołańcuchowe kwasy tłuszczowe), wpływają na rozwój i funkcjonowanie układu odpornościowego. Okazuje się, że zdrowy i zróżnicowany mikrobiom jest kluczowy dla utrzymania tolerancji immunologicznej – czyli zdolności układu odpornościowego do odróżniania "swoich" od "obcych". Dysbioza i wynikające z niej zmiany w metabolizmie jelitowym mogą prowadzić do utraty tej tolerancji, co jest pierwszym krokiem do autoagresji. Badania te otwierają drogę do interwencji terapeutycznych, takich jak modulacja mikrobiomu poprzez dietę, probiotyki czy przeszczepy kału.
Najnowsze obserwacje dotyczące stresu, PTSD i osi neuroendokrynnej
Związek między stresem a chorobami autoimmunologicznymi jest nadal intensywnie badany. Najnowsze obserwacje z lat 2024-2025 koncentrują się na bardziej szczegółowych mechanizmach, w jaki sposób przewlekły stres, w tym zespół stresu pourazowego (PTSD), wpływa na oś neuroendokrynną i w konsekwencji na układ odpornościowy. Badania te wskazują, że długotrwałe zaburzenia w komunikacji między mózgiem a układem odpornościowym mogą prowadzić do zmian w ekspresji genów, produkcji cytokin prozapalnych i ogólnego rozregulowania immunologicznego, co może nasilać przebieg chorób autoimmunologicznych lub przyspieszać ich ujawnienie u osób predysponowanych.
Co jest dobrze potwierdzone, a co nadal pozostaje hipotezą
Ważne jest, aby w gąszczu informacji odróżnić fakty od hipotez. Dobrze potwierdzone jest, że choroby autoimmunologiczne są wieloczynnikowe i wynikają z interakcji genów, środowiska i odporności. Wiemy, że infekcje i niektóre toksyny środowiskowe mogą być wyzwalaczami, a hormony płciowe modulują odporność. Rola mikrobiomu i stresu jako czynników modulujących i nasilających jest również mocno ugruntowana. Natomiast wiele szczegółowych mechanizmów, zwłaszcza dotyczących konkretnych genów, interakcji środowiskowych czy precyzyjnych ścieżek sygnałowych, nadal pozostaje przedmiotem intensywnych badań i hipotez. Na przykład, choć wiemy, że XIST jest ważny, pełne zrozumienie jego roli i potencjalnych interwencji terapeutycznych jest wciąż przed nami. Moja perspektywa jako eksperta to ciągłe śledzenie tych badań i oddzielanie potwierdzonych dowodów od obiecujących, ale jeszcze nie w pełni zweryfikowanych teorii.
Jakie objawy mogą sugerować chorobę autoimmunologiczną?
Rozpoznanie choroby autoimmunologicznej bywa wyzwaniem, ponieważ jej objawy mogą być bardzo różnorodne i często na początku niespecyficzne. Wiele osób przez lata szuka diagnozy, doświadczając szeregu dolegliwości, które trudno przypisać jednej konkretnej przyczynie. Zrozumienie, jakie objawy mogą wskazywać na problem, jest kluczowe, aby w porę zgłosić się do lekarza.
Objawy ogólne: przewlekłe zmęczenie, stany podgorączkowe, bóle mięśni i stawów
Wiele chorób autoimmunologicznych zaczyna się od objawów ogólnych, które mogą być mylone z innymi schorzeniami lub po prostu przypisywane przemęczeniu. Do najczęstszych należą:
- Przewlekłe zmęczenie, które nie ustępuje po odpoczynku i znacząco wpływa na codzienne funkcjonowanie.
- Stany podgorączkowe o niewyjaśnionej przyczynie, utrzymujące się przez dłuższy czas.
- Bóle mięśni i stawów, często symetryczne, bez wyraźnej przyczyny urazowej, z towarzyszącą sztywnością poranną.
- Ogólne osłabienie, utrata apetytu lub niewyjaśniona utrata masy ciała.
- Powiększone węzły chłonne.
Objawy zależne od narządu: skóra, tarczyca, jelita, układ nerwowy i stawy
W miarę postępu choroby, objawy stają się bardziej specyficzne dla zaatakowanego narządu lub układu. Oto kilka przykładów:
- Skóra: Wysypki (np. rumień w kształcie motyla na twarzy w toczniu), nadwrażliwość na słońce, wypadanie włosów, zmiany w pigmentacji, suchość skóry.
- Tarczyca: Objawy niedoczynności (zmęczenie, przyrost masy ciała, zaparcia, sucha skóra) lub nadczynności (kołatanie serca, utrata masy ciała, nerwowość) w chorobach takich jak Hashimoto czy Gravesa-Basedowa.
- Jelita: Przewlekłe bóle brzucha, biegunki (często z krwią lub śluzem), zaparcia, nagła utrata masy ciała w chorobach zapalnych jelit (np. choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego).
- Układ nerwowy: Drętwienie, mrowienie, osłabienie kończyn, zaburzenia równowagi, problemy ze wzrokiem, mgła mózgowa w chorobach takich jak stwardnienie rozsiane.
- Stawy: Ból, obrzęk, sztywność, zaczerwienienie i ocieplenie stawów, prowadzące do deformacji w reumatoidalnym zapaleniu stawów.
Dlaczego objawy często pojawiają się rzutami
Charakterystyczną cechą wielu chorób autoimmunologicznych jest ich rzutowy przebieg. Oznacza to, że okresy zaostrzeń (rzutów), kiedy objawy są intensywne i dokuczliwe, przeplatają się z okresami remisji, kiedy objawy ustępują lub są znacznie łagodniejsze. Taki zmienny przebieg może być bardzo frustrujący dla pacjentów i utrudniać diagnostykę, ponieważ objawy mogą pojawiać się i znikać, sprawiając wrażenie, że "nic się nie dzieje". To właśnie w okresach rzutów często dochodzi do największych uszkodzeń tkanek, dlatego wczesne rozpoznanie i skuteczne leczenie są tak ważne.
Kiedy warto zgłosić się do lekarza i jakie badania pomagają w diagnostyce?
Złożoność objawów i rzutowy przebieg chorób autoimmunologicznych sprawiają, że droga do diagnozy bywa długa i wyboista. Moje doświadczenie pokazuje, że kluczowe jest słuchanie własnego ciała i niebagatelizowanie przewlekłych dolegliwości. Wczesna interwencja może znacząco wpłynąć na przebieg choroby i jakość życia.
Objawy alarmowe, których nie należy ignorować
Chociaż wiele objawów autoimmunologii jest niespecyficznych, istnieją pewne sygnały, które powinny skłonić do pilnej konsultacji lekarskiej:
- Niewyjaśniona, znaczna utrata wagi.
- Przewlekła gorączka lub stany podgorączkowe utrzymujące się tygodniami bez wyraźnej przyczyny.
- Silne, uporczywe bóle stawów z towarzyszącym obrzękiem, zaczerwienieniem i sztywnością poranną trwającą dłużej niż 30 minut.
- Znaczne osłabienie i zmęczenie, które uniemożliwia normalne funkcjonowanie.
- Nagłe zmiany skórne (np. rozległe wysypki, owrzodzenia, nadwrażliwość na słońce).
- Niewyjaśnione drętwienie, mrowienie, osłabienie mięśni lub problemy z równowagą.
- Przewlekłe problemy trawienne (biegunki, bóle brzucha) połączone z utratą wagi.
Najczęściej zlecane badania: morfologia, CRP, OB, ANA, TSH i badania ukierunkowane na objawy
Proces diagnostyczny zazwyczaj rozpoczyna się od podstawowych badań laboratoryjnych, które mogą wskazać na obecność stanu zapalnego lub dysfunkcji narządów:
- Morfologia krwi: Może wykazać anemię (częstą w chorobach przewlekłych), zmiany w liczbie białych krwinek czy płytek.
- Białko C-reaktywne (CRP) i odczyn Biernackiego (OB): To markery stanu zapalnego w organizmie. Podwyższone wartości sugerują obecność aktywnego procesu zapalnego.
- Przeciwciała przeciwjądrowe (ANA): Często zlecane jako badanie przesiewowe. Ich obecność (zwłaszcza w wysokim mianie) może wskazywać na chorobę autoimmunologiczną, choć nie jest specyficzna dla konkretnego schorzenia.
- Badanie hormonu tyreotropowego (TSH) i hormonów tarczycy (FT3, FT4): Pomaga wykluczyć lub potwierdzić choroby tarczycy, takie jak Hashimoto czy Gravesa-Basedowa.
- Badania ukierunkowane na objawy: W zależności od prezentowanych objawów, lekarz może zlecić bardziej specyficzne testy, np. przeciwciała anty-CCP w podejrzeniu RZS, przeciwciała przeciwko transglutaminazie tkankowej w celiakii, badania obrazowe (USG, rezonans magnetyczny) czy biopsje tkanek.
Dlaczego diagnoza bywa długotrwała i wymaga specjalisty
Rozumiem, jak frustrujący może być proces diagnostyczny chorób autoimmunologicznych. Często trwa on miesiącami, a nawet latami, zanim pacjent otrzyma ostateczne rozpoznanie. Wynika to z kilku przyczyn:
- Niespecyficzne objawy: Jak wspomniałam, początkowe dolegliwości mogą być bardzo ogólne i naśladować wiele innych chorób.
- Rzutowy charakter: Objawy mogą pojawiać się i znikać, co utrudnia uchwycenie pełnego obrazu choroby.
- Wieloukładowość: Choroby autoimmunologiczne mogą dotykać wielu narządów, co wymaga konsultacji z różnymi specjalistami (reumatolog, endokrynolog, neurolog, gastroenterolog, dermatolog itp.).
- Brak pojedynczego testu: Rzadko istnieje jedno badanie, które jednoznacznie potwierdza diagnozę. Często konieczne jest połączenie wyników badań laboratoryjnych, obrazowych, oceny klinicznej i wykluczenia innych schorzeń.
Jak ograniczać czynniki, które mogą nasilać autoimmunologię?
Chociaż nie mamy wpływu na nasze geny, możemy aktywnie zarządzać wieloma czynnikami środowiskowymi i stylu życia, które mogą nasilać choroby autoimmunologiczne. Modyfikacje te nie zawsze "wyleczą" chorobę, ale mogą znacząco poprawić jakość życia, zmniejszyć częstotliwość rzutów i spowolnić postęp schorzenia. To jest ten obszar, w którym mamy realny wpływ na nasze zdrowie.
Rzucenie palenia i ograniczenie ekspozycji na toksyny
To jeden z najważniejszych kroków, jakie można podjąć. Rzucenie palenia tytoniu jest absolutnie kluczowe, ponieważ dym tytoniowy zawiera setki substancji chemicznych, które są silnymi aktywatorami układu odpornościowego i mogą bezpośrednio przyczyniać się do autoimmunizacji. Podobnie, warto świadomie ograniczać ekspozycję na inne toksyny środowiskowe, takie jak krzemionka (np. w niektórych zawodach), rozpuszczalniki organiczne czy pestycydy. Tam, gdzie to możliwe, należy stosować środki ochrony osobistej i dbać o wentylację pomieszczeń. Wybieranie ekologicznych produktów do sprzątania czy żywności również może mieć znaczenie.
Redukcja stresu, poprawa snu i regularna aktywność fizyczna
Zarządzanie stresem to nie luksus, ale konieczność w chorobach autoimmunologicznych. Warto wdrożyć techniki relaksacyjne, takie jak medytacja, mindfulness, joga czy głębokie oddychanie. Znalezienie czasu na hobby i przyjemności również pomaga obniżyć poziom kortyzolu. Niezwykle ważna jest także higiena snu: regularne pory zasypiania i budzenia się, ciemna i cicha sypialnia, unikanie ekranów przed snem. Regularna, umiarkowana aktywność fizyczna jest kolejnym filarem zdrowia. Pomaga redukować stres, poprawia jakość snu i wspiera układ odpornościowy, ale należy pamiętać, aby dostosować intensywność do swoich możliwości i aktualnego stanu zdrowia.
Dieta wspierająca jelita i stabilną odpowiedź zapalną
Dieta ma ogromny wpływ na mikrobiom jelitowy i stan zapalny w organizmie. Zamiast szukać "cudownych" diet, warto skupić się na ogólnych zasadach:
- Ogranicz przetworzoną żywność, cukier, tłuszcze trans i nasycone.
- Zwiększ spożycie warzyw i owoców (zwłaszcza tych bogatych w błonnik i antyoksydanty).
- Włącz do diety zdrowe tłuszcze (np. oliwa z oliwek, awokado, orzechy, tłuste ryby morskie).
- Rozważ wprowadzenie produktów fermentowanych (kefir, kiszona kapusta, ogórki) jako źródła probiotyków.
- Pamiętaj o odpowiednim nawodnieniu.
Jak rozsądnie mówić o naturalnym wsparciu i ziołach, bez obiecywania leczenia
Wielu pacjentów z chorobami autoimmunologicznymi szuka naturalnych metod wsparcia, co jest zrozumiałe. Należy jednak podchodzić do tego tematu z dużą ostrożnością. Naturalne metody, suplementy czy zioła mogą być cennym uzupełnieniem terapii konwencjonalnej, ale nigdy nie powinny jej zastępować. Nie ma "cudownych" ziół, które wyleczą chorobę autoimmunologiczną. Niektóre substancje mogą mieć działanie przeciwzapalne lub modulujące odporność, ale ich stosowanie zawsze powinno być skonsultowane z lekarzem, aby uniknąć interakcji z lekami, nasilenia objawów lub innych niepożądanych skutków. Zawsze ostrzegam przed obietnicami "całkowitego wyleczenia" bez farmakoterapii – to często prowadzi do rozczarowań i może być niebezpieczne dla zdrowia.
Najczęstsze pytania o przyczyny chorób autoimmunologicznych
-
Czy choroby autoimmunologiczne są dziedziczne?
Choroby autoimmunologiczne nie są dziedziczone wprost, jak na przykład kolor włosów. Dziedziczy się raczej predyspozycję genetyczną, czyli większą skłonność do ich rozwoju. Oznacza to, że jeśli w rodzinie występowały takie schorzenia, ryzyko zachorowania może być wyższe, ale nie jest to równoznaczne z pewnością zachorowania. Potrzebne są dodatkowe czynniki środowiskowe lub wyzwalacze, aby choroba się ujawniła.
-
Czy da się im zapobiec?
Całkowite zapobieganie chorobom autoimmunologicznym jest niezwykle trudne ze względu na ich złożoną, wieloczynnikową naturę. Nie mamy wpływu na geny, ale możemy ograniczać ekspozycję na znane czynniki ryzyka i wyzwalacze, takie jak palenie tytoniu, niektóre toksyny środowiskowe czy przewlekły stres. Zdrowy styl życia, dieta wspierająca mikrobiom i odpowiednie zarządzanie stresem mogą zmniejszyć ryzyko lub opóźnić wystąpienie choroby u osób predysponowanych.
-
Czy stres i hormony mogą uruchomić pierwsze objawy?
Tak, zarówno silny, przewlekły stres, jak i znaczące zmiany hormonalne (np. w ciąży, połogu, menopauzie) mogą działać jako wyzwalacze, które uruchamiają pierwsze objawy choroby autoimmunologicznej lub nasilają jej przebieg u osób, które już mają predyspozycje. Rzadko są one jednak jedyną i pierwotną przyczyną choroby; zazwyczaj działają w połączeniu z innymi czynnikami genetycznymi i środowiskowymi.
-
Przeczytaj również: Duszność nerwowa - czy to tylko stres? Objawy i badania
Czy można zatrzymać chorobę samą zmianą stylu życia?
Zmiana stylu życia jest kluczowym elementem zarządzania chorobą autoimmunologiczną i może znacząco wpłynąć na jej przebieg, zmniejszyć nasilenie objawów i poprawić jakość życia. Może nawet prowadzić do długotrwałej remisji w niektórych przypadkach. Jednak w większości chorób autoimmunologicznych, sama zmiana stylu życia nie jest wystarczająca do całkowitego zatrzymania lub wyleczenia choroby. Zazwyczaj wymaga ona kompleksowego leczenia farmakologicznego, prowadzonego pod ścisłym nadzorem lekarza specjalisty. Styl życia jest ważnym wsparciem, ale nie substytutem terapii medycznej.