Obecność bakterii w moczu to zagadnienie, które często budzi niepokój i wiele pytań. Wiele osób, widząc w wynikach badań laboratoryjnych informację o bakteriach, od razu zakłada infekcję i potrzebę leczenia. Jednak, jak się okazuje, nie zawsze jest to równoznaczne z chorobą wymagającą natychmiastowej interwencji farmakologicznej. Moim celem jest wyjaśnienie tych niuansów, aby każdy mógł lepiej zrozumieć swój stan zdrowia i podjąć świadome decyzje we współpracy z lekarzem.
Bakterie w moczu – zrozumienie wyników i skuteczne działanie
- Obecność bakterii w moczu nie zawsze oznacza aktywne zakażenie i potrzebę leczenia.
- Najczęstszą przyczyną infekcji dróg moczowych jest bakteria E. coli pochodząca z jelit.
- Objawy takie jak gorączka czy ból lędźwiowy wymagają pilnej konsultacji lekarskiej.
- Bezobjawowa bakteriuria rzadko jest leczona, z wyjątkiem kobiet w ciąży.
- Kluczowe dla diagnozy jest prawidłowe pobranie próbki moczu oraz wykonanie posiewu z antybiogramem.
- Profilaktyka nawrotów obejmuje odpowiednie nawodnienie, higienę i zdrowe nawyki.
Co oznaczają bakterie w moczu i kiedy to naprawdę jest infekcja?
Zacznijmy od podstaw: samo stwierdzenie bakterii w moczu nie jest równoznaczne z chorobą, która wymaga leczenia. To bardzo ważna informacja, którą zawsze podkreślam moim pacjentom. Wynik badania laboratoryjnego musi być interpretowany w kontekście ogólnego stanu zdrowia, objawów i historii medycznej. Istnieje kilka scenariuszy, w których bakterie mogą pojawić się w moczu, a każdy z nich ma inne implikacje.
Pierwszym z nich jest bakteriuria, czyli ogólna obecność bakterii w moczu. To pojęcie szerokie, obejmujące zarówno stany chorobowe, jak i te, które nie wymagają interwencji. Kiedy mówimy o bakteriurii, musimy rozważyć jej charakter.
Drugi scenariusz to bezobjawowa bakteriuria. W tym przypadku w moczu obecne są bakterie, ale pacjent nie odczuwa żadnych dolegliwości typowych dla infekcji. Jest to zjawisko dość częste, zwłaszcza u osób starszych. Ich układ moczowy może być skolonizowany przez bakterie, które nie wywołują stanu zapalnego. W większości sytuacji bezobjawowa bakteriuria nie wymaga leczenia antybiotykami, a próby jej eliminacji mogą prowadzić do rozwoju oporności bakterii na leki.Zupełnie inaczej jest w przypadku Zakażenia Układu Moczowego (ZUM). Tutaj obecność bakterii w moczu jest połączona z wyraźnymi objawami infekcji, takimi jak pieczenie przy oddawaniu moczu, częstomocz czy ból podbrzusza. To właśnie ZUM wymaga diagnostyki i celowanego leczenia.
Ostatni, ale równie istotny przypadek to zanieczyszczenie próbki moczu. Bakterie w próbce mogą pochodzić z zewnętrznych okolic intymnych, a nie z samego układu moczowego. Dzieje się tak, gdy próbka jest pobrana nieprawidłowo, na przykład bez zachowania odpowiedniej higieny lub nie ze środkowego strumienia moczu. W takiej sytuacji wynik badania jest fałszywie dodatni i nie świadczy o infekcji. Jak widać, „bakterie w moczu” nie zawsze oznaczają aktywne zakażenie.
Bakterie w moczu nie zawsze wymagają leczenia
Zbyt częste i nieuzasadnione stosowanie antybiotyków to problem globalny, który prowadzi do narastania oporności bakterii na leki. Dlatego tak ważne jest, aby nie każdą obecność bakterii w moczu traktować jako sygnał do rozpoczęcia antybiotykoterapii. Moja praktyka pokazuje, że pacjenci często oczekują antybiotyku "na wszelki wypadek", ale takie podejście jest szkodliwe. Nadużywanie antybiotyków sprawia, że w przyszłości, gdy naprawdę będziemy potrzebować leku, może on okazać się nieskuteczny. Leczenie bezobjawowej bakteriurii, poza ściśle określonymi wyjątkami, jest zazwyczaj zbędne i może przynieść więcej szkody niż pożytku.
Dlaczego sam wynik badania nie wystarcza do postawienia diagnozy
Wynik badania laboratoryjnego jest dla lekarza cenną wskazówką, ale nigdy nie jest jedynym kryterium do postawienia diagnozy. Zawsze musimy brać pod uwagę obraz kliniczny, czyli wszystkie objawy zgłaszane przez pacjenta, jego historię chorób, a także badanie fizykalne. Sam wynik, nawet wskazujący na obecność bakterii, bez kontekstu objawów, może być mylący. To właśnie kompleksowa ocena pozwala odróżnić rzeczywiste zakażenie od bezobjawowej kolonizacji czy zanieczyszczenia próbki. Lekarz, bazując na swojej wiedzy i doświadczeniu, potrafi połączyć te wszystkie elementy w spójną całość, prowadząc do trafnej diagnozy i odpowiedniego planu leczenia.
Skąd biorą się bakterie w układzie moczowym?
Zrozumienie, w jaki sposób bakterie dostają się do układu moczowego, jest kluczowe dla profilaktyki. Najczęściej mamy do czynienia z tzw. zakażeniem wstępującym. Oznacza to, że bakterie, które naturalnie bytują w okolicach odbytu, przedostają się do cewki moczowej, a następnie wędrują wyżej, do pęcherza moczowego. Anatomicznie, kobiety są bardziej narażone na ten typ infekcji ze względu na krótszą cewkę moczową i jej bliskie położenie względem odbytu.
Najczęstszym drobnoustrojem odpowiedzialnym za ZUM jest Escherichia coli, w skrócie E. coli. To bakteria, która w prawidłowych warunkach jest nieodłącznym elementem flory bakteryjnej jelit. Inne bakterie, które mogą powodować ZUM, to m.in. Klebsiella pneumoniae, Proteus mirabilis czy Staphylococcus saprophyticus, ale E. coli dominuje w statystykach.
Nasz organizm posiada jednak naturalne bariery, które chronią układ moczowy przed infekcjami. Należą do nich: kwaśne pH moczu, które jest niekorzystne dla wzrostu większości bakterii; regularne oddawanie moczu, które mechanicznie wypłukuje drobnoustroje z cewki moczowej i pęcherza; prawidłowy odpływ moczu, zapobiegający jego zastojom, które sprzyjają namnażaniu się bakterii; oraz błona śluzowa wyściełająca drogi moczowe, która stanowi fizyczną barierę i zawiera substancje obronne.
E. coli jako najczęstsza przyczyna zakażeń
Dlaczego to właśnie E. coli jest tak częstym sprawcą ZUM? Odpowiedź tkwi w jej pochodzeniu i specyficznych właściwościach. Jak wspomniałam, E. coli naturalnie zasiedla jelita, skąd łatwo może przedostać się do okolic intymnych. Co więcej, niektóre szczepy E. coli posiadają specjalne struktury, zwane fimbriami, które umożliwiają im łatwe przyleganie do ścian dróg moczowych. To przyleganie jest kluczowe, ponieważ utrudnia wypłukanie bakterii z moczem i pozwala im na kolonizację, a następnie wywołanie infekcji. Stąd też, w większości przypadków ZUM, to właśnie E. coli jest identyfikowana jako patogen.
Jak odporność, nawodnienie i prawidłowy odpływ moczu wpływają na ryzyko
Odporność organizmu odgrywa fundamentalną rolę w zapobieganiu ZUM. Silny układ immunologiczny jest w stanie skutecznie zwalczać bakterie, zanim zdążą wywołać pełnoobjawową infekcję. Osłabiona odporność, na przykład w wyniku przewlekłego stresu, niedożywienia, innych chorób czy przyjmowania niektórych leków, zwiększa podatność na zakażenia. Ale w ZUM często równie ważne są czynniki anatomiczne, zaburzenia odpływu moczu, cewnik, cukrzyca, wiek i menopauza, które mogą osłabiać naturalne mechanizmy obronne.
Niezwykle istotne jest również odpowiednie nawodnienie. Regularne picie wody i innych płynów sprzyja częstszemu oddawaniu moczu, co z kolei prowadzi do mechanicznego "wypłukiwania" bakterii z dróg moczowych. To prosty, ale bardzo skuteczny sposób na zmniejszenie ryzyka infekcji.
Wreszcie, prawidłowy, swobodny odpływ moczu jest kluczowy. Wszelkie przeszkody w odpływie moczu, takie jak kamienie nerkowe, powiększona prostata u mężczyzn czy wady anatomiczne, mogą prowadzić do zastoju moczu. Zastój moczu to idealne środowisko dla namnażania się bakterii, co znacznie zwiększa ryzyko ZUM. Dlatego tak ważne jest, aby nie przetrzymywać moczu i regularnie opróżniać pęcherz.
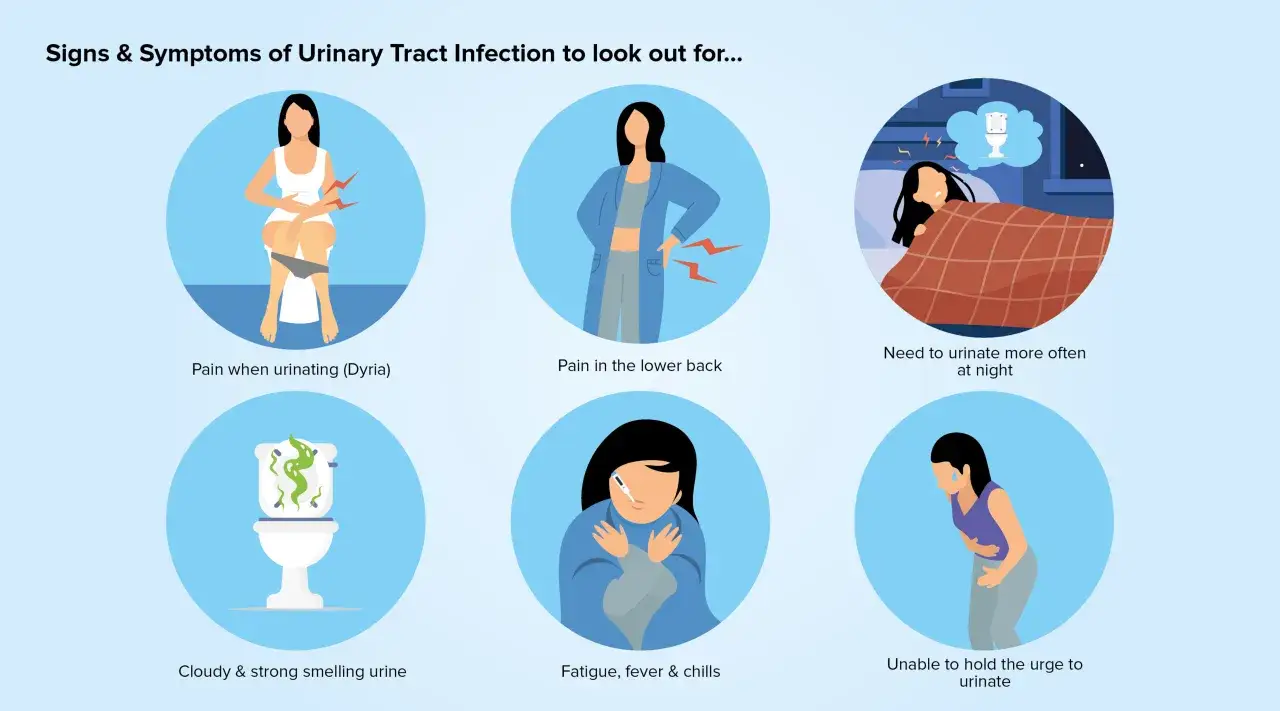
Jakie objawy sugerują zakażenie dróg moczowych, a nie przypadkowy wynik badania?
Kiedy mówimy o ZUM, objawy są kluczowe. To one odróżniają prawdziwą infekcję od bezobjawowej bakteriurii czy zanieczyszczenia próbki. Ważne jest, aby umieć rozpoznać, kiedy dolegliwości wskazują na zapalenie pęcherza, a kiedy mogą świadczyć o poważniejszym problemie, wymagającym pilnej konsultacji lekarskiej.
Objawy zapalenia pęcherza
Typowe objawy zapalenia pęcherza moczowego są zazwyczaj bardzo charakterystyczne i trudne do przeoczenia. Jeśli zauważasz u siebie któreś z poniższych, w połączeniu z obecnością bakterii w moczu, jest to silny sygnał ZUM:
- Pieczenie przy oddawaniu moczu: To jeden z najbardziej dokuczliwych i powszechnych objawów.
- Częstomocz: Potrzeba oddawania moczu pojawia się bardzo często, często z niewielką ilością moczu.
- Parcie naglące: Nagła, intensywna potrzeba oddania moczu, której trudno się oprzeć.
- Ból podbrzusza: Uczucie dyskomfortu lub bólu w dolnej części brzucha, często nasilające się podczas oddawania moczu.
- Mętny lub nieprzyjemnie pachnący mocz: Mocz może zmienić swój wygląd i zapach.
- Krew w moczu (hematuria): Czasami, choć nie zawsze, w moczu może pojawić się krew, co nadaje mu różowy lub czerwony odcień.
Te objawy, zwłaszcza gdy występują razem, silnie wskazują na aktywną infekcję w pęcherzu moczowym.
Objawy, które wymagają pilnej konsultacji
Istnieją objawy, które są czerwoną flagą i sugerują, że infekcja mogła rozprzestrzenić się poza pęcherz, np. do nerek, wywołując odmiedniczkowe zapalenie nerek. W takich sytuacjach nie należy zwlekać z wizytą u lekarza, a często konieczna jest nawet pilna pomoc medyczna:
- Gorączka i dreszcze: Wysoka temperatura ciała, często z towarzyszącymi dreszczami, jest poważnym sygnałem.
- Silny ból w okolicy lędźwi (pleców): Ból w boku lub plecach, często promieniujący, może świadczyć o zajęciu nerek.
- Nudności i wymioty: Dolegliwości ze strony układu pokarmowego, które często towarzyszą poważniejszym infekcjom.
- Ogólne złe samopoczucie: Osłabienie, zmęczenie, apatia, które znacznie pogarszają jakość życia.
Pamiętaj, że pojawienie się tych symptomów wymaga szybkiej oceny lekarskiej, ponieważ nieleczone odmiedniczkowe zapalenie nerek może prowadzić do poważnych komplikacji.
Jak lekarz potwierdza bakterie w moczu?
Proces diagnostyczny w przypadku podejrzenia ZUM jest wieloetapowy i ma na celu nie tylko potwierdzenie obecności bakterii, ale także identyfikację konkretnego patogenu i określenie jego wrażliwości na antybiotyki. Kluczowe jest tutaj prawidłowe pobranie próbki moczu, które znacząco wpływa na wiarygodność wyników.
Kiedy zleca się posiew moczu
Zazwyczaj diagnostyka rozpoczyna się od badania ogólnego moczu. Jest to badanie przesiewowe, które może wskazać na obecność stanu zapalnego (np. poprzez wykrycie leukocytów, czyli białych krwinek) oraz bakterii. Jednak to posiew moczu jest kluczowy do potwierdzenia infekcji. Posiew polega na hodowli bakterii z próbki moczu na specjalnych podłożach. Dzięki temu badaniu można nie tylko zidentyfikować konkretny rodzaj bakterii odpowiedzialny za zakażenie, ale także wykonać antybiogram. Antybiogram to test, który określa, na jakie antybiotyki dana bakteria jest wrażliwa, a na jakie oporna. To niezwykle ważne, ponieważ pozwala dobrać celowany antybiotyk, co jest podstawą skutecznego leczenia i zapobiegania rozwojowi oporności.
Dlaczego mętny lub pachnący mocz sam w sobie nie przesądza o infekcji
Choć mętny lub nieprzyjemnie pachnący mocz często kojarzymy z infekcją, muszę podkreślić, że objawy te same w sobie nie są dowodem rozstrzygającym o ZUM. Mętność moczu może być spowodowana obecnością kryształów soli mineralnych, a intensywny zapach może wynikać z diety (np. spożycia szparagów), odwodnienia, a nawet przyjmowanych leków. Tylko badania laboratoryjne, takie jak badanie ogólne moczu i posiew, mogą potwierdzić obecność bakterii i stan zapalny. Co więcej, prawidłowe pobranie próbki ze środkowego strumienia ma ogromne znaczenie. Jeśli próbka zostanie pobrana nieprawidłowo, bakterie z okolic intymnych mogą zanieczyścić mocz, fałszując wynik i prowadząc do nieuzasadnionego podejrzenia infekcji. Zawsze instruuję pacjentów, aby przed pobraniem próbki dokładnie umyli okolice intymne i oddali mocz ze środkowego strumienia, odrzucając pierwszą i ostatnią porcję.
Bakterie w moczu bez objawów: kiedy nie trzeba antybiotyku?
Koncepcja bezobjawowej bakteriurii jest jednym z najważniejszych aspektów w diagnostyce i leczeniu ZUM. Wiele osób jest zaskoczonych, dowiadując się, że obecność bakterii w moczu, bez towarzyszących objawów, w większości przypadków nie wymaga leczenia antybiotykami. To podejście ma na celu przede wszystkim walkę z narastającą opornością na antybiotyki i ochronę naturalnej flory bakteryjnej organizmu.
Dlaczego nie każdy dodatni wynik oznacza chorobę
Jak już wspomniałam, bezobjawowa bakteriuria jest dość częsta, szczególnie u osób starszych. Ich układ moczowy może być skolonizowany przez bakterie, które nie wywołują stanu zapalnego, a co za tym idzie – nie powodują żadnych dolegliwości. W takich sytuacjach, leczenie antybiotykami jest zazwyczaj zbędne i może prowadzić do niepożądanych skutków. Może to być m.in. zniszczenie korzystnej flory bakteryjnej, rozwój grzybicy, a przede wszystkim – selekcja szczepów bakterii opornych na antybiotyki. W efekcie, gdy faktycznie dojdzie do infekcji, leczenie może być znacznie trudniejsze.
Ciąża i zabiegi urologiczne jako ważne wyjątki
Istnieją jednak dwie kluczowe sytuacje, w których bezobjawowa bakteriuria bezwzględnie wymaga leczenia. Są to ważne wyjątki od reguły, które mają na celu zapobieganie poważnym powikłaniom:
- Ciąża: U kobiet w ciąży bezobjawowa bakteriuria stanowi poważne zagrożenie. Nieleczona zwiększa ryzyko rozwoju odmiedniczkowego zapalenia nerek u matki, a także powikłań położniczych, takich jak przedwczesny poród czy niska masa urodzeniowa noworodka. Dlatego u wszystkich ciężarnych zaleca się wczesny posiew moczu, a w przypadku wykrycia istotnej bakteriurii, leczenie celowanym antybiotykiem jest konieczne.
- Przed planowanymi inwazyjnymi zabiegami urologicznymi: Jeśli pacjent ma zaplanowany zabieg, który wiąże się z wprowadzeniem narzędzi do układu moczowego (np. cystoskopia, operacje na drogach moczowych), obecność bakterii w moczu, nawet bezobjawowa, musi być wyeliminowana. Leczenie antybiotykami jest w tym przypadku profilaktyczne i ma zapobiec rozprzestrzenieniu się infekcji podczas procedury, co mogłoby prowadzić do sepsy lub innych poważnych komplikacji.
Jak wygląda leczenie zakażenia układu moczowego?
Leczenie ZUM, zwłaszcza gdy objawy są wyraźne i potwierdzone badaniami, opiera się na celowanej terapii. Moim priorytetem jest zawsze dobranie najskuteczniejszego leku, który jednocześnie będzie jak najmniej obciążający dla organizmu pacjenta. Standardowe podejście zakłada eliminację patogenu przy jednoczesnym łagodzeniu objawów.
Antybiotyk dobrany do wyniku posiewu
Jak już wspomniałam, antybiogram jest kluczowy. To on pozwala na wybór antybiotyku, który będzie skuteczny przeciwko konkretnemu szczepowi bakterii wywołującej infekcję. Leczenie powinno być celowane, co oznacza, że unikamy antybiotyków o szerokim spektrum działania, jeśli nie jest to konieczne. Dzięki temu minimalizujemy ryzyko rozwoju oporności i chronimy naturalną florę bakteryjną organizmu. Niezwykle ważne jest również przestrzeganie zaleceń lekarza dotyczących dawkowania i czasu trwania kuracji. Przedwczesne przerwanie leczenia, nawet jeśli objawy ustąpią, może prowadzić do nawrotów infekcji, a także sprzyjać rozwojowi oporności bakterii. Pamiętaj, że antybiotykoterapia to nie tylko walka z chorobą, ale także odpowiedzialność za przyszłość antybiotyków.
Co można robić wspomagająco podczas leczenia
Oprócz antybiotykoterapii, istnieje szereg działań wspomagających, które mogą przynieść ulgę w objawach i wspierać proces leczenia. Ważne jest jednak, aby traktować je jako uzupełnienie, a nie zamiennik leczenia farmakologicznego. Oto kilka sprawdzonych metod:
- Picie dużej ilości wody: Zwiększone spożycie płynów pomaga w wypłukiwaniu bakterii z dróg moczowych.
- Ciepłe okłady na podbrzusze: Mogą przynieść ulgę w bólu i skurczach pęcherza.
- Unikanie drażniących napojów: Kawa, mocna herbata, alkohol oraz napoje gazowane mogą podrażniać pęcherz i nasilać objawy.
- Odpoczynek: Pozwól organizmowi na regenerację i skupienie energii na walce z infekcją.
Jak zmniejszyć ryzyko nawrotów i wspierać odporność?
Nawracające ZUM to problem, który dotyka wiele osób, zwłaszcza kobiet. Zwykle definiuje się je jako co najmniej 2 epizody w ciągu 6 miesięcy albo 3 w ciągu 12 miesięcy. Profilaktyka jest tutaj kluczowa i obejmuje zarówno odpowiednie nawyki higieniczne, jak i wspieranie ogólnej odporności organizmu. Pamiętajmy, że metody naturalne mogą być cennym wsparciem, ale nie zastąpią leczenia w przypadku aktywnej infekcji.
Nawodnienie, higiena i nawyki dnia codziennego
Wiele prostych, codziennych nawyków może znacząco zmniejszyć ryzyko nawrotów ZUM:
- Odpowiednie nawodnienie: Regularne picie wody (co najmniej 1,5-2 litrów dziennie) pomaga w częstym opróżnianiu pęcherza i wypłukiwaniu bakterii.
- Higiena osobista: Prawidłowe podcieranie się po skorzystaniu z toalety (zawsze od przodu do tyłu) zapobiega przenoszeniu bakterii z okolic odbytu do cewki moczowej. Unikaj drażniących środków myjących w okolicach intymnych, które mogą naruszać naturalną florę bakteryjną.
- Nawyki dnia codziennego: Regularne oddawanie moczu, bez przetrzymywania go, jest bardzo ważne. Staraj się oddać mocz po każdym stosunku płciowym – to pomaga wypłukać bakterie, które mogły przedostać się do cewki moczowej.
- Odzież: Noszenie przewiewnej, bawełnianej bielizny zamiast syntetycznej pomaga utrzymać odpowiednią wentylację i suchość w okolicach intymnych, co jest mniej sprzyjające dla rozwoju bakterii.
D-mannoza, żurawina i probiotyki jako wsparcie, nie zamiennik leczenia
Wiele osób szuka naturalnych sposobów na wsparcie układu moczowego i zapobieganie infekcjom. Oto najpopularniejsze z nich:
- D-mannoza: To rodzaj cukru, który, jak się uważa, może zapobiegać przyleganiu bakterii E. coli do ścian pęcherza. Może być rozważana u części nieciężarnych kobiet z nawracającymi infekcjami, jednak dowody na jej skuteczność są nadal ograniczone i wymaga dalszych badań.
- Żurawina: Produkty z żurawiny są od dawna popularne w profilaktyce ZUM. Zawierają proantocyjanidyny, które mogą utrudniać bakteriom E. coli przyleganie do ścian dróg moczowych. Niestety, dane dotyczące jej skuteczności są mieszane i nie należy przedstawiać jej jako pewnego sposobu leczenia aktywnej infekcji. Jest to raczej środek wspomagający profilaktykę.
- Probiotyki: Preparaty zawierające szczepy bakterii kwasu mlekowego mogą wspierać zdrową florę bakteryjną, zarówno w jelitach, jak i w pochwie, co pośrednio może zmniejszać ryzyko infekcji dróg moczowych. Nie są jednak lekiem na aktywne ZUM.
Podkreślam raz jeszcze: te metody są jedynie wsparciem w profilaktyce i nie mogą zastąpić leczenia farmakologicznego w przypadku aktywnej infekcji. Zawsze konsultuj ich stosowanie z lekarzem.
Przeczytaj również: Płukanie gardła solą - czy to naprawdę działa?
Co ma najlepsze znaczenie u kobiet po menopauzie
Kobiety po menopauzie są szczególnie narażone na nawracające ZUM. Wynika to ze spadku poziomu estrogenów, co prowadzi do zmian w błonie śluzowej dróg moczowych i pochwy, czyniąc je bardziej podatnymi na infekcje. W tej grupie pacjentek, oprócz ogólnych zasad profilaktyki, bardzo skutecznym rozwiązaniem jest stosowanie dopochwowego estrogenu. Terapia miejscowa estrogenem pomaga odbudować prawidłową florę bakteryjną pochwy i wzmocnić błonę śluzową, co znacząco zmniejsza ryzyko nawrotów ZUM.
Kiedy z bakterią w moczu trzeba pilnie iść do lekarza?
Istnieją sytuacje, w których obecność bakterii w moczu, zwłaszcza w połączeniu z pewnymi objawami, wymaga natychmiastowej konsultacji lekarskiej. Nie należy zwlekać z wizytą, ponieważ opóźnienie może prowadzić do poważnych powikłań. Oto lista sygnałów alarmowych:
- Gorączka i dreszcze: Mogą świadczyć o rozprzestrzenieniu się infekcji na nerki (odmiedniczkowe zapalenie nerek) lub do krwiobiegu (sepsa).
- Silny ból w okolicy lędźwiowej: Ból w plecach, w okolicy nerek, jest silnym wskaźnikiem zakażenia nerek.
- Ciąża: Każda infekcja dróg moczowych w ciąży, nawet bezobjawowa bakteriuria, wymaga szybkiej interwencji medycznej ze względu na ryzyko dla matki i płodu.
- Objawy u mężczyzn: ZUM u mężczyzn jest rzadsze niż u kobiet i często wskazuje na poważniejszy problem urologiczny, taki jak powiększona prostata czy inne przeszkody w odpływie moczu.
- Nawracające ZUM: Jeśli doświadczasz co najmniej 2 epizodów w ciągu 6 miesięcy lub 3 w ciągu 12 miesięcy, konieczna jest pogłębiona diagnostyka w celu ustalenia przyczyny i wdrożenia skutecznej profilaktyki.
- Nudności i wymioty: Mogą świadczyć o cięższym przebiegu infekcji, zwłaszcza jeśli towarzyszą im inne objawy ogólnoustrojowe.
- Krew w moczu (makroskopowa hematuria): Widoczna krew w moczu zawsze wymaga pilnej diagnostyki, aby wykluczyć inne poważne schorzenia.
- Znaczące pogorszenie stanu ogólnego: Nagłe osłabienie, zawroty głowy, dezorientacja, czy ogólne bardzo złe samopoczucie.
Najczęstsze pytania o bakterie w moczu
| Pytanie | Odpowiedź |
|---|---|
| Czy zawsze trzeba leczyć bakterie w moczu? | Nie, nie zawsze. Bakterie w moczu bez objawów (bezobjawowa bakteriuria) zazwyczaj nie wymagają leczenia, z wyjątkiem kobiet w ciąży i osób przed inwazyjnymi zabiegami urologicznymi. |
| Jak prawidłowo pobrać próbkę moczu do badania? | Należy pobrać próbkę ze środkowego strumienia moczu, po dokładnym umyciu okolic intymnych. Pierwszą i ostatnią porcję moczu oddajemy do toalety. |
| Czy żurawina leczy infekcje dróg moczowych? | Żurawina może wspomagać profilaktykę nawracających infekcji, utrudniając bakteriom przyleganie do ścian pęcherza, ale nie jest lekiem na aktywną infekcję i nie zastępuje antybiotyków. |
| Czy mężczyźni mogą mieć ZUM? | Tak, choć rzadziej niż kobiety. ZUM u mężczyzn często może wskazywać na poważniejszy problem urologiczny i zawsze wymaga diagnostyki. |
| Dlaczego ciąża jest wyjątkiem w leczeniu bezobjawowej bakteriurii? | Nieleczona bezobjawowa bakteriuria w ciąży zwiększa ryzyko poważnych powikłań dla matki (np. odmiedniczkowe zapalenie nerek) i dziecka (np. przedwczesny poród). |
| Co to jest antybiogram i dlaczego jest ważny? | Antybiogram to badanie określające wrażliwość bakterii na różne antybiotyki. Jest kluczowy do dobrania celowanego, skutecznego leczenia i zapobiegania oporności. |
| Czy mętny mocz zawsze oznacza infekcję? | Nie. Mętność moczu może być spowodowana dietą, odwodnieniem, obecnością kryształów lub innymi czynnikami. Tylko badania laboratoryjne mogą potwierdzić infekcję. |
| Jakie są objawy alarmowe ZUM? | Gorączka, dreszcze, silny ból w okolicy lędźwiowej, nudności, wymioty, widoczna krew w moczu oraz ogólne złe samopoczucie wymagają pilnej konsultacji lekarskiej. |
| Czy D-mannoza jest skuteczna w profilaktyce? | D-mannoza może być rozważana jako wsparcie u części nieciężarnych kobiet z nawracającymi ZUM, ale dowody na jej skuteczność są ograniczone. |
| Jakie są najważniejsze zasady profilaktyki nawrotów? | Odpowiednie nawodnienie, prawidłowa higiena osobista (podcieranie od przodu do tyłu), regularne oddawanie moczu (także po współżyciu) oraz noszenie przewiewnej bielizny. |

