W ostatnich latach witamina D3 zyskała na znaczeniu w świadomości publicznej, a wraz z nią pojawiło się wiele pytań dotyczących optymalnego dawkowania. Jednym z nich jest kwestia tzw. „dawki uderzeniowej” – koncepcji, która budzi zarówno nadzieje na szybkie uzupełnienie niedoborów, jak i uzasadnione obawy dotyczące bezpieczeństwa. W tym artykule postaram się wyjaśnić, czym dokładnie jest ta „dawka uderzeniowa”, kiedy w ogóle jest rozważana, jakie są bezpieczne schematy suplementacji oraz dlaczego w Polsce standardem nie jest samodzielne przyjmowanie megadawek, lecz dawkowanie dobrane indywidualnie do potrzeb pacjenta, zawsze z uwzględnieniem wyników badań poziomu 25(OH)D.
Kluczowe informacje o dawce uderzeniowej witaminy D3
- Polskie wytyczne na 2026 rok nie zalecają rutynowej, pojedynczej "dawki uderzeniowej" cholekalcyferolu.
- Preferowane są schematy dzienne lub równoważne tygodniowe/miesięczne, zawsze z kontrolą poziomu 25(OH)D.
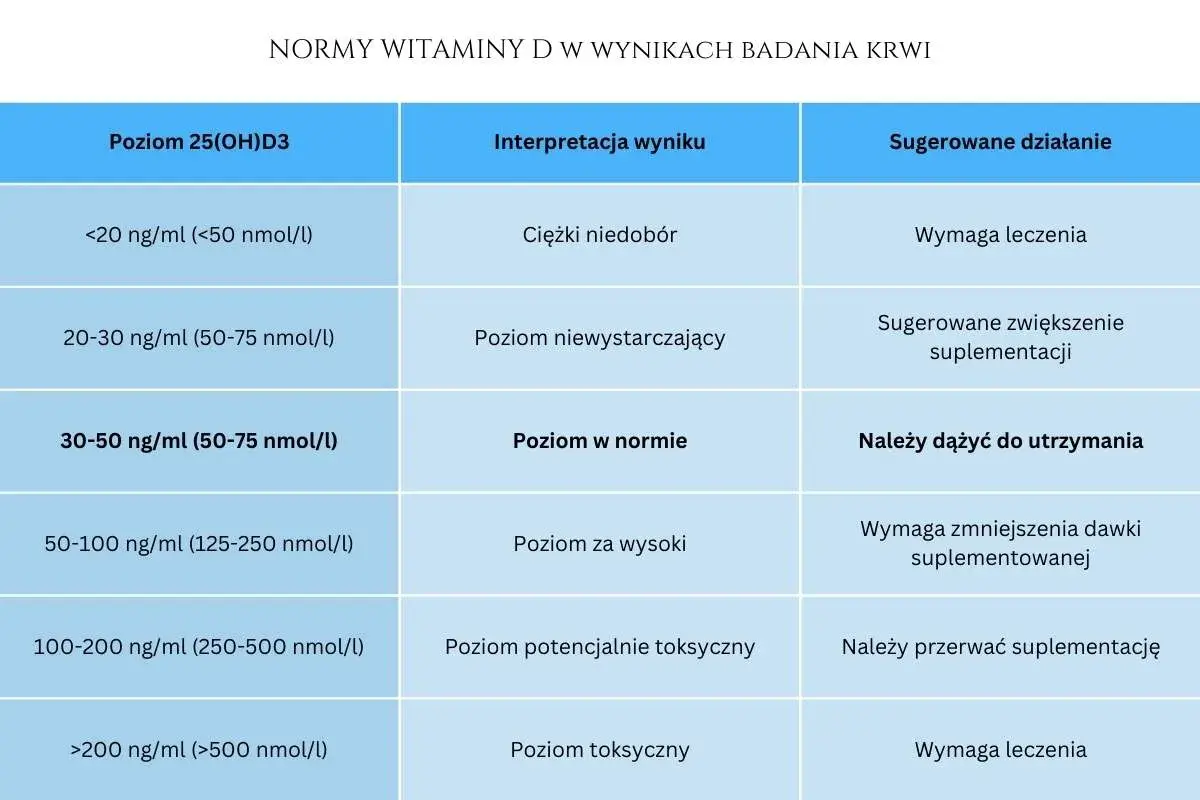
- Docelowy poziom 25(OH)D w terapii niedoboru to zwykle 30–50 ng/ml, a stężenia powyżej 100 ng/ml są ryzykowne.
- Dla zdrowych dorosłych profilaktyka to 1000–2000 IU/dobę, dla osób 75+ to 2000–4000 IU/dobę, a otyłość wymaga wyższych dawek.
- Dieta zazwyczaj nie pokrywa zapotrzebowania na witaminę D, dlatego suplementacja jest powszechnie zalecana w Polsce.
- Od 11 września 2025 r. GIS dopuścił kalcydiol w suplementach i ustalił limity 2000 IU (<75 lat) i 4000 IU (>75 lat) dla suplementów.
Witamina D3 dawka uderzeniowa – czym jest i dlaczego budzi tyle pytań
Pojęcie „dawki uderzeniowej” witaminy D3 odnosi się do jednorazowego lub krótkotrwałego podania bardzo wysokiej dawki cholekalcyferolu. Zazwyczaj jest to dawka znacznie przekraczająca standardowe zalecenia profilaktyczne, wynosząca na przykład 50 000 IU, 100 000 IU, a nawet więcej, podana raz lub w krótkim schemacie. Użytkownicy często szukają takich rozwiązań z nadzieją na szybkie wyrównanie głębokiego niedoboru witaminy D, wierząc, że „mocniejszy” schemat zadziała skuteczniej niż codzienne przyjmowanie 1000–2000 IU. To podejście różni się od regularnej, profilaktycznej suplementacji, która ma na celu utrzymanie optymalnego poziomu witaminy D w organizmie przez dłuższy czas, a nie nagłe jego podniesienie.
Z mojego doświadczenia wynika, że wielu pacjentów, słysząc o niedoborze, instynktownie szuka najszybszego rozwiązania. Jednak w przypadku witaminy D, pośpiech może być niewskazany i potencjalnie niebezpieczny, o czym za chwilę opowiem.
Czy witamina D3 w dawce uderzeniowej jest zalecana w Polsce?
To bardzo ważne pytanie, na które odpowiedź jest jednoznaczna: polskie wytyczne z 2023 roku, opublikowane m.in. w MDPI 2023, nie rekomendują pojedynczej megadawki cholekalcyferolu jako rutynowego postępowania. Zamiast tego, preferowane są schematy dawkowania dziennego lub równoważne dawki tygodniowe bądź miesięczne. Kluczowe jest przy tym zawsze uwzględnienie wyniku badania poziomu 25(OH)D w surowicy krwi pacjenta. Oznacza to, że zanim podejmiemy decyzję o jakiejkolwiek suplementacji, zwłaszcza w wyższych dawkach, powinniśmy skonsultować się z lekarzem i wykonać odpowiednie badania.
Dlaczego jednorazowa megadawka nie jest dziś standardem
Jednorazowa megadawka, choć brzmi kusząco, wiąże się z pewnymi ryzykami i niedogodnościami. Przede wszystkim, może prowadzić do zbyt dużego i nagłego skoku stężenia witaminy D w organizmie. Taki gwałtowny wzrost nie zawsze jest optymalny dla fizjologii, a co więcej, utrudnia precyzyjną kontrolę efektu terapeutycznego. Trudniej jest przewidzieć, jak organizm zareaguje na tak dużą dawkę i jaki będzie finalny poziom 25(OH)D po jej przyjęciu. Co ważne, w typowej profilaktyce niedoborów nie ma udowodnionej przewagi jednorazowej megadawki nad regularnym, rozłożonym w czasie dawkowaniem. Bezpieczeństwo i stabilność są tutaj priorytetem.
Kiedy lekarz może rozważyć wyższą lub bardziej intensywną terapię
Choć jednorazowa „dawka uderzeniowa” nie jest standardem, istnieją sytuacje, w których lekarz może zdecydować o zastosowaniu wyższych lub bardziej intensywnych schematów dawkowania witaminy D3. Nie jest to jednak zazwyczaj pojedyncza megadawka, lecz raczej rozłożone w czasie, ale podwyższone dawkowanie. Takie podejście może być rozważane w przypadku:
- Potwierdzonego niedoboru witaminy D, zwłaszcza głębokiego, gdzie konieczne jest szybkie, ale kontrolowane uzupełnienie.
- Chorób przewlekłych, takich jak choroby nerek, wątroby, autoimmunologiczne (np. stwardnienie rozsiane, reumatoidalne zapalenie stawów), które mogą wpływać na metabolizm witaminy D.
- Zaburzeń wchłaniania, np. w celiakii, chorobie Leśniowskiego-Crohna, mukowiscydozie, po operacjach bariatrycznych, gdzie standardowe dawki mogą być niewystarczające.
- Otyłości, ponieważ tkanka tłuszczowa kumuluje witaminę D, zmniejszając jej biodostępność.
- Starszego wieku, ze względu na zmniejszoną zdolność skóry do syntezy witaminy D i często występujące choroby przewlekłe.
- Ograniczonej ekspozycji na słońce, np. u osób pracujących w nocy, długotrwale unieruchomionych, czy mieszkających w regionach o małym nasłonecznieniu.
- Sytuacji, w których potrzebna jest terapia, a nie tylko profilaktyka, czyli gdy witamina D jest elementem leczenia konkretnej jednostki chorobowej.
Jakie dawki witaminy D3 stosuje się zamiast „dawki uderzeniowej”
Zamiast pojedynczej, niekontrolowanej „dawki uderzeniowej”, w Polsce stosuje się precyzyjnie określone schematy dawkowania, zarówno profilaktycznego, jak i terapeutycznego. Poniższa tabela przedstawia zalecenia zgodne z polskimi wytycznymi z 2023 roku (MDPI 2023) oraz informacjami Głównego Inspektoratu Sanitarnego (GIS) z 2025 roku, dotyczącymi limitów w suplementach diety.
| Grupa wiekowa / Stan zdrowia | Dawka profilaktyczna (IU/dobę) | Dawka terapeutyczna (IU/dobę) – pod kontrolą lekarza | Uwagi |
|---|---|---|---|
| Noworodki i niemowlęta (0-6 mies.) | 400 IU | Zgodnie z zaleceniem lekarza | Niezależnie od sposobu karmienia. |
| Niemowlęta (6-12 mies.) | 400-600 IU | Zgodnie z zaleceniem lekarza | Niezależnie od sposobu karmienia. |
| Dzieci (1-3 lata) | 600-1000 IU | Zgodnie z zaleceniem lekarza | W zależności od masy ciała i podaży z dietą. |
| Dzieci (4-10 lat) | 600-1000 IU | Zgodnie z zaleceniem lekarza | W zależności od masy ciała. |
| Młodzież (11-18 lat) | 1000-2000 IU | Zgodnie z zaleceniem lekarza | |
| Dorośli (<75 lat) | 1000-2000 IU | 2000-4000 IU (lub więcej) | Limity w suplementach GIS: 2000 IU. |
| Dorośli (≥75 lat) | 2000-4000 IU | 4000-10000 IU (lub więcej) | Limity w suplementach GIS: 4000 IU. |
| Kobiety w ciąży i karmiące | 2000 IU | Zgodnie z zaleceniem lekarza | Od II trymestru, pod kontrolą 25(OH)D. |
| Osoby otyłe | 2000-4000 IU | 4000-10000 IU (lub więcej) | Często wymagają wyższych dawek, dwukrotnie wyższych niż dla osób z prawidłową masą ciała. |
| Zaburzenia wchłaniania, choroby przewlekłe | Zgodnie z zaleceniem lekarza | Zgodnie z zaleceniem lekarza | Możliwe zastosowanie kalcyfediolu. |
Niemowlęta i małe dzieci
Dla najmłodszych dawkowanie witaminy D3 jest szczególnie ważne i precyzyjnie określone. Noworodki i niemowlęta w wieku 0–6 miesięcy powinny otrzymywać 400 IU/dobę, niezależnie od sposobu karmienia. Niemowlęta w wieku 6–12 miesięcy potrzebują 400–600 IU/dobę. Natomiast dzieci w wieku 1–3 lat powinny przyjmować 600–1000 IU/dobę. Zawsze podkreślam rodzicom, że dawkowanie powinno być zgodne z wiekiem dziecka i uwzględniać ewentualną podaż witaminy D z diety, choć ta zazwyczaj jest minimalna.
Młodzież, dorośli i seniorzy
Dla zdrowych dorosłych poniżej 75. roku życia typowe zakresy dawek profilaktycznych wynoszą 1000–2000 IU/dobę. U osób powyżej 75. roku życia, ze względu na zmniejszoną zdolność syntezy skórnej i często występujące choroby, zaleca się wyższe dawki profilaktyczne – 2000–4000 IU/dobę. Należy pamiętać, że grupy ryzyka, takie jak osoby z chorobami przewlekłymi czy otyłością, mogą wymagać znacznie wyższych dawek, które zawsze powinny być ustalane przez lekarza. Warto też zwrócić uwagę, że od 11 września 2025 roku Główny Inspektorat Sanitarny (GIS) ustalił limity dla suplementów diety, wynoszące 2000 IU dla osób poniżej 75. roku życia i 4000 IU dla osób powyżej 75. roku życia.Otyłość, zaburzenia wchłaniania i choroby przewlekłe
Osoby z otyłością stanowią szczególną grupę, ponieważ tkanka tłuszczowa „magazynuje” witaminę D, zmniejszając jej dostępność dla organizmu. W efekcie, u tych osób często potrzebna jest wyższa dawka witaminy D3, nawet dwukrotnie wyższa niż u osób z prawidłową masą ciała. Dodatkowo, w przypadku zaburzeń wchłaniania (np. w chorobach jelit) lub chorób wątroby, standardowa forma witaminy D3 (cholekalcyferol) może być mniej skuteczna. W takich sytuacjach lekarz może rozważyć inne schematy suplementacji, w tym zastosowanie kalcyfediolu – formy witaminy D, która działa szybciej i nie wymaga aktywacji w wątrobie, co jest korzystne u pacjentów z jej dysfunkcjami.
Kiedy warto zbadać poziom 25(OH)D przed rozpoczęciem suplementacji
Chociaż rutynowe badanie poziomu 25(OH)D nie jest zalecane dla całej populacji, to ma ono ogromny sens w konkretnych grupach ryzyka. Zawsze rekomenduję to badanie moim pacjentom, którzy należą do jednej z tych grup: osoby z otyłością, zaburzeniami wchłaniania, przewlekłymi chorobami (np. autoimmunologicznymi, nerek, wątroby), seniorzy, osoby z objawami sugerującymi niedobór witaminy D (np. osłabienie, bóle kostno-stawowe, częste infekcje), a także ci, którzy planują stosowanie wyższych dawek suplementacji lub dłuższą terapię. Badanie pozwala na precyzyjne ustalenie dawki. Za niskie wyniki uznaje się stężenia poniżej 20 ng/ml. Optymalny poziom 25(OH)D, zgodnie z polskimi wytycznymi MDPI 2023, to 30–50 ng/ml. Należy pamiętać, że stężenia powyżej 50 ng/ml mogą wiązać się z działaniami niepożądanymi, a wartości powyżej 100 ng/ml są traktowane jako istotnie podwyższone ryzyko zatrucia, jak wskazują zarówno MDPI 2023, jak i amerykański NIH ODS.
Jak bezpiecznie stosować większe dawki witaminy D3
Stosowanie witaminy D3, zwłaszcza w dawkach wyższych niż profilaktyczne, wymaga odpowiedzialności i ścisłej kontroli. Moim nadrzędnym celem jest zawsze bezpieczeństwo pacjenta, dlatego podkreślam, że wszelkie modyfikacje dawkowania powinny odbywać się pod okiem lekarza. To on, bazując na wynikach badań i historii medycznej, dobierze odpowiedni schemat.
Jak długo trwa terapia niedoboru
Leczenie potwierdzonego niedoboru witaminy D zwykle trwa od 1 do 3 miesięcy. Celem jest osiągnięcie docelowego poziomu 25(OH)D, który najczęściej mieści się w przedziale 30–50 ng/ml. Po osiągnięciu tego poziomu, nie należy przerywać suplementacji, lecz przejść na dawkę podtrzymującą. Jej wysokość również jest ustalana indywidualnie, tak aby utrzymać optymalne stężenie witaminy D w organizmie przez cały rok.Jak monitorować efekty i kiedy zrobić kontrolę
Monitorowanie poziomu witaminy D jest kluczowe, zwłaszcza przy wyższych dawkach. Kontrolne badanie poziomu 25(OH)D po rozpoczęciu suplementacji cholekalcyferolem zazwyczaj wykonuje się po 1-3 miesiącach. Jeśli natomiast stosowany jest kalcyfediol, ze względu na jego szybsze działanie, kontrola może być potrzebna już po 2-4 tygodniach. Regularne konsultacje lekarskie są absolutnie niezbędne, szczególnie gdy stosowana dawka jest wyższa niż standardowa profilaktyczna. To pozwala na bieżąco dostosowywać terapię i unikać potencjalnych powikłań.
Przeczytaj również: Picie wody - Czy wiesz, co naprawdę daje? Mity i korzyści
Jakie objawy mogą sugerować przedawkowanie
Przedawkowanie witaminy D3, czyli hiperwitaminoza D, jest stanem rzadkim, ale potencjalnie poważnym, prowadzącym do hiperkalcemii (zbyt wysokiego poziomu wapnia we krwi). Warto znać objawy alarmowe, które mogą sugerować przedawkowanie i wymagają natychmiastowej konsultacji lekarskiej:
- Nudności i wymioty
- Osłabienie i zmęczenie
- Wzmożone pragnienie
- Częste oddawanie moczu
- Ból brzucha i zaparcia
- Utrata apetytu
- W dłuższej perspektywie, nieleczona hiperwitaminoza D może prowadzić do ryzyka kamicy nerkowej i uszkodzenia nerek.
Jak już wspomniałam, stężenia 25(OH)D powyżej 100 ng/ml są traktowane jako istotnie podwyższone ryzyko zatrucia, co podkreślają polskie wytyczne MDPI 2023.
Witamina D3 z jedzeniem, słońcem i suplementem – czego realnie można się spodziewać
Często spotykam się z przekonaniem, że wystarczy odpowiednia dieta lub okazjonalne wyjścia na słońce, aby zaspokoić zapotrzebowanie na witaminę D. Niestety, rzeczywistość w Polsce jest inna. Dieta zazwyczaj nie jest wystarczającym źródłem witaminy D. Według polskich materiałów, np. z gov.pl PSSE Choszczno i gov.pl PSSE Łobez, z dietą można uzyskać maksymalnie około 20% dziennego zapotrzebowania. Produkty bogate w witaminę D, takie jak tłuste ryby morskie, nie są spożywane w wystarczających ilościach. Co więcej, ekspozycja na słońce w Polsce jest niewystarczająca przez większą część roku, a dokładnie od września do kwietnia. Nawet letnie wyjścia "wieczorem" czy z filtrem UV nie zapewniają odpowiedniej syntezy skórnej witaminy D. Dlatego też, obalając mit, że sama dieta lub okazjonalne słońce w pełni pokrywają zapotrzebowanie, muszę podkreślić, że suplementacja witaminy D jest w Polsce powszechnie zalecana, zwłaszcza w okresie jesienno-zimowym, a w wielu przypadkach – przez cały rok.
Najczęstsze pytania o witaminę D3 dawkę uderzeniową
-
Czy można wziąć 50 000 IU jednorazowo?
Polskie wytyczne nie rekomendują jednorazowych, tak wysokich dawek cholekalcyferolu. Przyjęcie takiej dawki wiąże się z ryzykiem niekontrolowanego wzrostu poziomu witaminy D i potencjalnymi działaniami niepożądanymi. Taka dawka może być rozważona przez lekarza tylko w bardzo specyficznych przypadkach, np. w głębokich niedoborach i zawsze pod ścisłą kontrolą medyczną, z monitorowaniem poziomu 25(OH)D.
-
Czy lepiej brać witaminę D3 codziennie czy raz w tygodniu?
Zarówno codzienne, jak i tygodniowe (a nawet miesięczne) dawkowanie jest możliwe i skuteczne, pod warunkiem, że łączna dawka jest odpowiednia i dostosowana do potrzeb. Codzienne przyjmowanie może zapewniać bardziej stabilne stężenie witaminy D w organizmie. Równoważne dawki tygodniowe czy miesięczne są również efektywne, zwłaszcza w leczeniu niedoborów, ale zawsze powinny być stosowane pod nadzorem lekarza. Wybór schematu często zależy od preferencji pacjenta i zaleceń lekarza.
-
Czy trzeba łączyć D3 z K2?
Witamina D3 i witamina K2 działają synergistycznie. Witamina D3 zwiększa wchłanianie wapnia z przewodu pokarmowego, natomiast witamina K2 pomaga w jego prawidłowym rozmieszczeniu w organizmie, kierując go do kości i zębów, a zapobiegając odkładaniu się w tkankach miękkich i naczyniach krwionośnych. Zaleca się łączenie D3 z K2, szczególnie przy stosowaniu wyższych dawek witaminy D3, aby zminimalizować ryzyko zwapnień. Przy standardowej profilaktyce, choć nie zawsze jest to bezwzględnie konieczne, takie połączenie jest korzystne dla zdrowia kości i układu krążenia.
-
Kto nie powinien stosować wysokich dawek bez kontroli lekarza?
Istnieją grupy osób, które bezwzględnie powinny unikać stosowania wysokich dawek witaminy D3 bez ścisłej kontroli lekarskiej. Należą do nich osoby z hiperkalcemią (podwyższonym poziomem wapnia we krwi), kamicą nerkową, sarkoidozą, chorobami nerek, a także przyjmujące niektóre leki, takie jak glikozydy naparstnicy (stosowane w chorobach serca) czy tiazydowe leki moczopędne. Osoby z innymi poważnymi schorzeniami przewlekłymi również powinny zawsze konsultować suplementację z lekarzem.
Podsumowanie: kiedy „dawka uderzeniowa” ma sens, a kiedy lepiej wybrać regularną suplementację
Podsumowując, z mojego punktu widzenia jako eksperta, w Polsce rutynowa, jednorazowa megadawka witaminy D3 nie jest standardem postępowania i wiąże się z potencjalnymi ryzykami, takimi jak niekontrolowany wzrost poziomu witaminy D i ryzyko hiperkalcemii. Zdecydowanie bezpieczniejszy i częściej zalecany jest schemat suplementacji indywidualnie dobrany do wieku, masy ciała, istniejących czynników ryzyka niedoboru oraz – co kluczowe – wyniku badania poziomu 25(OH)D. Taki plan powinien być zawsze ustalany w ścisłej konsultacji z lekarzem, który może zaproponować zarówno codzienne, jak i równoważne dawki tygodniowe czy miesięczne, zapewniając zarówno skuteczność, jak i bezpieczeństwo terapii.