Skuteczne leczenie Hashimoto – co musisz wiedzieć
- Hashimoto to choroba autoimmunologiczna tarczycy, której leczenie hormonalne wdraża się zazwyczaj przy niedoczynności.
- Lewotyroksyna jest standardowym lekiem, a jej dawkowanie wymaga precyzyjnego monitorowania TSH i FT4.
- Kontrola TSH i FT4, a także przeciwciał anty-TPO/anty-Tg, jest kluczowa w diagnostyce i monitorowaniu choroby.
- Objawy mogą utrzymywać się z wielu przyczyn, nie tylko z powodu tarczycy, np. niedobory żelaza czy witaminy D.
- Stres, sen i styl życia wspierają samopoczucie, ale nie zastępują leczenia hormonalnego.
- Należy unikać nadmiaru jodu i nieuzasadnionych eliminacji dietetycznych; selen może być dodatkiem, ale nie rutynowym leczeniem.
Zmagając się z Hashimoto, wiele osób szuka rzetelnych informacji, które pomogą im zrozumieć tę chorobę i skutecznie nią zarządzać. Moim celem jest rozwianie mitów i przedstawienie, w jaki sposób współczesna medycyna podchodzi do leczenia autoimmunologicznego zapalenia tarczycy, z naciskiem na bezpieczeństwo i sprawdzone metody.
Czym jest Hashimoto i kiedy naprawdę trzeba je leczyć
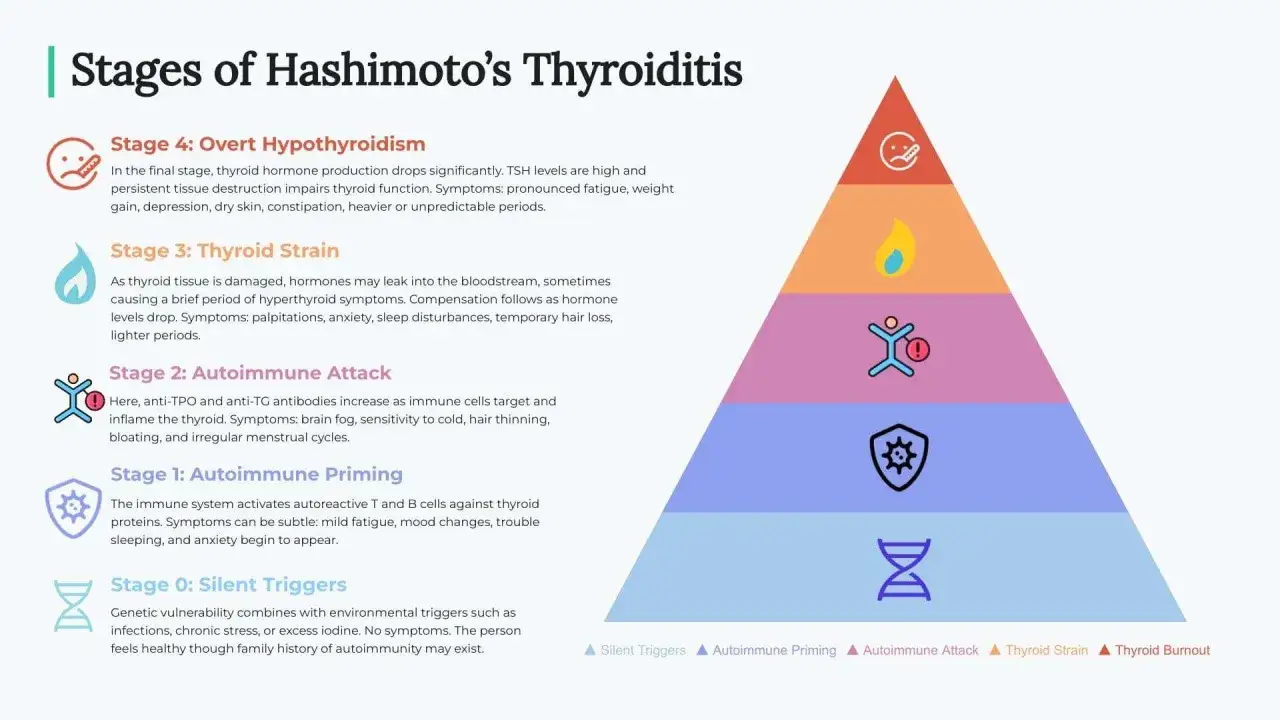
Hashimoto, czyli autoimmunologiczne zapalenie tarczycy, to stan, w którym układ odpornościowy omyłkowo atakuje i uszkadza własną tarczycę. Dzieje się to za sprawą przeciwciał, najczęściej anty-TPO (przeciwciał przeciwko peroksydazie tarczycowej) i/lub anty-Tg (przeciwciał przeciwko tyreoglobulinie), które stopniowo niszczą komórki gruczołu. Początkowo choroba może przebiegać zupełnie bezobjawowo, a jedynym sygnałem są podwyższone przeciwciała wykryte w badaniach krwi.
Warto zrozumieć, że sama obecność tych przeciwciał nie zawsze oznacza natychmiastową konieczność włączenia leczenia hormonalnego. Zazwyczaj leczenie lewotyroksyną, czyli syntetycznym hormonem tarczycy, wdraża się dopiero wtedy, gdy pojawia się jawna niedoczynność tarczycy. Dzieje się tak, gdy poziom hormonu TSH (hormonu tyreotropowego, który stymuluje tarczycę do pracy) jest podwyższony, a poziom wolnej tyroksyny (FT4), faktycznego hormonu tarczycy, jest obniżony. Jeśli przeciwciała są podwyższone, ale TSH i FT4 pozostają w normie, wówczas lekarz endokrynolog zazwyczaj zaleca jedynie obserwację i regularne kontrole wyników, a nie od razu włącza hormony. To kluczowe rozróżnienie, które pozwala uniknąć niepotrzebnego leczenia i skupić się na monitorowaniu stanu zdrowia.
Jak leczy się Hashimoto w praktyce klinicznej
Kiedy tarczyca przestaje produkować wystarczającą ilość hormonów, konieczne jest uzupełnienie ich z zewnątrz. Właśnie wtedy do gry wchodzi leczenie farmakologiczne.
Lewotyroksyna jako standard leczenia niedoczynności tarczycy
Lewotyroksyna to syntetyczny odpowiednik naturalnego hormonu tarczycy – tyroksyny (T4). Jest to standardowy i najczęściej stosowany lek w leczeniu niedoczynności tarczycy, w tym tej spowodowanej Hashimoto. Jej zadaniem jest uzupełnienie niedoboru hormonów, co pozwala na przywrócenie prawidłowego funkcjonowania organizmu i złagodzenie objawów niedoczynności, takich jak zmęczenie, przyrost masy ciała czy problemy z koncentracją. Leczenie lewotyroksyną jest zazwyczaj długoterminowe, a często nawet dożywotnie, ponieważ uszkodzona tarczyca nie jest w stanie samodzielnie wznowić pełnej produkcji hormonów. Dawka leku jest dobierana indywidualnie dla każdego pacjenta, w zależności od jego masy ciała, wieku, stopnia niedoczynności oraz chorób współistniejących. Wymaga to regularnego monitorowania poziomu TSH i FT4, aby zapewnić optymalne wyrównanie hormonalne.
Kiedy można jeszcze obserwować zamiast od razu włączać leki
Jak wspomniałam wcześniej, nie każda diagnoza Hashimoto od razu oznacza konieczność przyjmowania lewotyroksyny. Jeśli badania krwi wykazują podwyższone poziomy przeciwciał anty-TPO lub anty-Tg, ale poziom TSH i FT4 pozostaje w normie, mówimy o tzw. subklinicznej niedoczynności tarczycy lub eutyreozie (prawidłowej funkcji tarczycy) z autoimmunizacją. W takich przypadkach lekarz endokrynolog może podjąć decyzję o obserwacji pacjenta, a nie o natychmiastowym włączeniu leków. Oznacza to regularne kontrole krwi (zazwyczaj co 6-12 miesięcy), aby monitorować ewentualne zmiany w funkcjonowaniu tarczycy. Leczenie hormonalne jest wdrażane, gdy TSH zacznie wzrastać powyżej górnej granicy normy lub pojawią się wyraźne objawy niedoczynności. To podejście pozwala uniknąć niepotrzebnego obciążania organizmu lekami, dopóki nie ma rzeczywistej potrzeby.
Jakie badania są kluczowe przy Hashimoto i jak je interpretować
Zrozumienie, jakie badania są ważne i co oznaczają ich wyniki, to podstawa skutecznego zarządzania Hashimoto. To właśnie na ich podstawie lekarz podejmuje decyzje o leczeniu i jego modyfikacji.
TSH i FT4 jako podstawa decyzji o leczeniu
TSH (hormon tyreotropowy) to hormon wydzielany przez przysadkę mózgową, który stymuluje tarczycę do produkcji hormonów. Jego poziom jest niezwykle czułym wskaźnikiem funkcji tarczycy. Wysokie TSH zazwyczaj wskazuje na niedoczynność tarczycy (przysadka "krzyczy", by tarczyca pracowała mocniej), natomiast niskie TSH może świadczyć o nadczynności. FT4 (wolna tyroksyna) to aktywna forma hormonu tarczycy, która bezpośrednio wpływa na metabolizm. Oznaczenie FT4 jest kluczowe, ponieważ pokazuje, ile faktycznie hormonu tarczycy jest dostępne dla tkanek. Połączenie wyników TSH i FT4 jest podstawą do diagnozy niedoczynności tarczycy i podjęcia decyzji o rozpoczęciu leczenia lewotyroksyną, a także do monitorowania jego skuteczności. Prawidłowo dobrane leczenie powinno doprowadzić do normalizacji obu tych parametrów.
Anty-TPO, anty-Tg i USG tarczycy w diagnostyce autoimmunologicznej
O ile TSH i FT4 mówią nam o funkcji tarczycy, o tyle przeciwciała anty-TPO i anty-Tg pomagają potwierdzić autoimmunologiczne tło choroby, czyli to, że układ odpornościowy atakuje tarczycę. Ich podwyższone poziomy, w połączeniu z odpowiednimi objawami i nieprawidłowymi wynikami TSH/FT4, są podstawą do diagnozy Hashimoto. Badania te nie służą jednak do monitorowania skuteczności leczenia, ponieważ ich poziom może wahać się niezależnie od dawki lewotyroksyny. USG tarczycy jest cennym narzędziem diagnostycznym, które pozwala ocenić strukturę gruczołu. Jest wskazane w przypadku powiększenia tarczycy (wola), wyczuwalnych guzków, podejrzenia zmian ogniskowych lub w sytuacjach, gdy wyniki badań krwi nie są jednoznaczne. USG może również wykazać charakterystyczne dla Hashimoto zmiany w budowie tarczycy, takie jak niejednorodność miąższu.
Jak często kontrolować wyniki po wdrożeniu terapii
Regularne kontrole są niezbędne, aby upewnić się, że dawka lewotyroksyny jest optymalna i tarczyca funkcjonuje prawidłowo. Schemat kontroli wygląda zazwyczaj następująco:
- Po rozpoczęciu leczenia lewotyroksyną lub po każdej zmianie dawki, kontrolę TSH (czasem również FT4) zazwyczaj wykonuje się po 6–8 tygodniach. Jest to czas potrzebny na to, aby organizm zareagował na nową dawkę i ustabilizował poziom hormonów.
- Gdy dawka leku jest już stabilna, a wyniki TSH i FT4 znajdują się w docelowym zakresie, kontrole są rzadsze. Zazwyczaj wykonuje się je co 6-12 miesięcy, w zależności od zaleceń lekarza i ogólnego stanu pacjenta.
- W przypadku kobiet planujących ciążę lub będących w ciąży, kontrole są znacznie częstsze, nawet co 4-6 tygodni, ze względu na zmienione zapotrzebowanie na hormony tarczycy.
Dlaczego objawy Hashimoto mogą utrzymywać się mimo leczenia
Wielu pacjentów z Hashimoto, mimo regularnego przyjmowania lewotyroksyny i prawidłowych wyników TSH, nadal odczuwa uciążliwe objawy. Jest to frustrujące, ale ważne jest, aby zrozumieć, że przyczyny mogą być złożone.
Za mała lub za duża dawka hormonu i problem z wchłanianiem leku
Pierwszą i najczęstszą przyczyną utrzymywania się objawów jest niewłaściwie dobrana dawka lewotyroksyny. Zarówno zbyt mała dawka, która nie wyrównuje w pełni niedoboru, jak i zbyt duża, prowadząca do nadczynności polekowej, mogą powodować szereg dolegliwości. Dlatego tak ważne jest precyzyjne monitorowanie TSH i FT4 oraz ścisła współpraca z endokrynologiem. Innym problemem może być zaburzone wchłanianie leku. Lewotyroksyna jest wchłaniana głównie w jelicie cienkim, a na ten proces może wpływać wiele czynników. Problemy żołądkowo-jelitowe, takie jak zanikowe zapalenie błony śluzowej żołądka, celiakia czy obecność bakterii Helicobacter pylori, mogą znacząco zmniejszać biodostępność leku, co sprawia, że mimo przyjmowania odpowiedniej dawki, organizm nie otrzymuje wystarczającej ilości hormonu.
Kawa, żelazo, wapń i inne czynniki zmniejszające skuteczność leczenia
Istnieje wiele substancji, które mogą negatywnie wpływać na wchłanianie lewotyroksyny, a co za tym idzie, zmniejszać skuteczność leczenia. Ważne jest, aby być ich świadomym i odpowiednio planować przyjmowanie leku:
- Kawa: Spożycie kawy w krótkim czasie po przyjęciu lewotyroksyny może znacząco zmniejszyć jej wchłanianie. Zaleca się zachowanie co najmniej 30-60 minut odstępu.
- Preparaty żelaza i wapnia: Te suplementy, a także produkty bogate w wapń (np. mleko), tworzą z lewotyroksyną nierozpuszczalne kompleksy, co utrudnia jej wchłanianie. Należy zachować co najmniej 4 godziny odstępu między przyjęciem leku a spożyciem tych substancji.
- Inne leki: Niektóre leki, takie jak inhibitory pompy protonowej (stosowane przy refluksie), leki zobojętniające kwas żołądkowy, leki na cholesterol (cholestyramina, kolestypol) czy niektóre leki przeciwpadaczkowe, również mogą wpływać na wchłanianie lewotyroksyny. Zawsze należy poinformować lekarza o wszystkich przyjmowanych lekach i suplementach.
- Błonnik pokarmowy: Duże ilości błonnika mogą również zmniejszać wchłanianie leku, dlatego zaleca się przyjmowanie lewotyroksyny na czczo, z dala od posiłków.
Inne przyczyny zmęczenia, tycia i „mgły mózgowej”
Hashimoto często obarcza się winą za wszystkie dolegliwości, ale prawda jest taka, że wiele objawów, takich jak przewlekłe zmęczenie, trudności z utratą wagi czy tzw. „mgła mózgowa” (problemy z koncentracją i pamięcią), może mieć inne, niezwiązane z tarczycą przyczyny. Warto zbadać:
- Niedobór żelaza/ferrytyny: Anemia z niedoboru żelaza jest częsta u kobiet i może powodować silne zmęczenie, osłabienie i problemy z koncentracją.
- Niedobór witaminy B12: Niedobór tej witaminy może prowadzić do anemii megaloblastycznej, zmęczenia, problemów neurologicznych i poznawczych.
- Niedobór witaminy D: Witamina D odgrywa kluczową rolę w wielu procesach w organizmie, a jej niedobór jest powiązany ze zmęczeniem, obniżonym nastrojem i osłabieniem odporności.
- Celiakia: Choroba autoimmunologiczna, w której gluten uszkadza jelita, może prowadzić do zaburzeń wchłaniania i wielu objawów, w tym zmęczenia i problemów trawiennych.
- Zaburzenia snu: Bezsenność, bezdech senny czy niska jakość snu to częste przyczyny chronicznego zmęczenia i problemów z koncentracją.
- Współistniejące problemy psychiczne: Depresja, stany lękowe czy przewlekły stres mogą manifestować się podobnymi objawami, jak niedoczynność tarczycy.
Jak stres, sen i styl życia mogą wspierać leczenie Hashimoto
Chociaż leczenie hormonalne jest fundamentem terapii Hashimoto, to styl życia odgrywa ogromną rolę w poprawie samopoczucia i wspieraniu ogólnego zdrowia. Nie zastąpi leków, ale może znacząco podnieść jakość życia.
Co realnie pomaga w codziennym funkcjonowaniu
Dbanie o higienę snu, regularna aktywność fizyczna, odpowiednia regeneracja i skuteczne zarządzanie stresem to filary dobrego samopoczucia, które mogą realnie pomóc w codziennym funkcjonowaniu osób z Hashimoto. Wysokiej jakości sen (7-9 godzin na dobę) jest niezbędny dla regeneracji organizmu i prawidłowej pracy układu hormonalnego. Regularna, umiarkowana aktywność fizyczna (np. spacery, pływanie, joga) poprawia nastrój, redukuje zmęczenie i wspiera zdrową masę ciała. Techniki relaksacyjne, takie jak medytacja czy mindfulness, mogą pomóc w redukcji przeciążenia psychicznego, które jest często niedocenianym czynnikiem wpływającym na zaostrzenie objawów autoimmunologicznych. Te elementy stylu życia nie leczą Hashimoto, ale tworzą sprzyjające środowisko dla prawidłowej pracy organizmu i zwiększają efektywność leczenia farmakologicznego.
Czego nie obiecywać czytelnikowi: stres nie „wyleczy” Hashimoto
Chcę to podkreślić z całą stanowczością: zarządzanie stresem, dbanie o sen i zdrowy styl życia są absolutnie kluczowe dla poprawy jakości życia i samopoczucia, ale nie „wyleczą” Hashimoto ani nie zastąpią leczenia hormonalnego. Hashimoto to choroba autoimmunologiczna, która wymaga interwencji medycznej, gdy tarczyca przestaje produkować wystarczającą ilość hormonów. Obietnice „naturalnego wyleczenia” poprzez samą zmianę stylu życia są niebezpieczne i mogą prowadzić do zaniedbania właściwej terapii, co w konsekwencji pogorszy stan zdrowia. Traktujmy te działania jako cenne wsparcie, a nie alternatywę dla medycyny opartej na dowodach.
Dieta, jod, selen i zioła przy Hashimoto: co ma sens, a co może zaszkodzić
Wokół diety i suplementacji w Hashimoto narosło wiele mitów. Ważne jest, aby rozróżnić to, co jest poparte badaniami, od tego, co może być szkodliwe.
Dlaczego nadmiar jodu i suplementy z kelpem są ryzykowne
Jod jest niezbędny do produkcji hormonów tarczycy, ale w przypadku Hashimoto jego nadmiar może być szkodliwy. U osób z predyspozycjami genetycznymi i już istniejącą autoimmunizacją tarczycy, zbyt wysokie spożycie jodu może nasilać proces zapalny i przyspieszać rozwój niedoczynności. Z tego powodu należy zachować szczególną ostrożność w stosowaniu suplementów zawierających jod, zwłaszcza tych pochodzących z kelpu i alg. Są one często reklamowane jako „naturalne wsparcie tarczycy”, ale ich zawartość jodu jest bardzo zmienna i często znacznie przekracza bezpieczne dawki. Zamiast niekontrolowanej suplementacji, lepiej polegać na jodzie dostarczanym w zbilansowanej diecie (np. z jodowanej soli w umiarkowanych ilościach, ryb morskich) i unikać nadmiernych dawek.
Selen: możliwy dodatek, ale nie rutynowe leczenie
Selen to mikroelement, który odgrywa rolę w funkcjonowaniu tarczycy i ma właściwości antyoksydacyjne. Badania nad jego wpływem na Hashimoto są prowadzone od lat. Nowsze metaanalizy, w tym te z 2025 roku, sugerują, że suplementacja selenem może prowadzić do niewielkiego spadku poziomu przeciwciał anty-TPO oraz nieznacznej poprawy poziomu TSH u niektórych pacjentów. Mimo tych obiecujących danych, aktualne wytyczne medyczne nadal nie traktują selenu jako rutynowego leczenia Hashimoto. Oznacza to, że nie jest on zalecany każdemu pacjentowi. Jego suplementacja powinna być rozważana indywidualnie, po konsultacji z lekarzem, i zawsze pod kontrolą, aby uniknąć przedawkowania, które również może być szkodliwe.
Gluten, nabiał i eliminacje: kiedy mają sens, a kiedy są zbędne
Wokół diety w Hashimoto krąży wiele mitów, a jednym z najpopularniejszych jest konieczność eliminacji glutenu i nabiału. Chcę jasno powiedzieć: z punktu widzenia leczenia Hashimoto nie ma jednej uniwersalnej „diety na Hashimoto”. Eliminacja glutenu ma sens tylko w przypadku zdiagnozowanej celiakii (choroby autoimmunologicznej często współistniejącej z Hashimoto) lub potwierdzonej nieceliakalnej nadwrażliwości na gluten. Podobnie, wykluczenie nabiału jest uzasadnione przy zdiagnozowanej nietolerancji laktozy lub alergii na białka mleka krowiego. Przeprowadzanie restrykcyjnych diet eliminacyjnych bez medycznych wskazań może prowadzić do niedoborów pokarmowych i niepotrzebnego stresu. Zawsze zalecam konsultację z dietetykiem klinicznym, który pomoże dobrać dietę indywidualnie, bazując na wynikach badań i faktycznych potrzebach organizmu, a nie na modnych trendach.
Przeczytaj również: Kreatynina - co mówią wyniki o zdrowiu nerek?
Naturalne wsparcie ziół: tylko jako wsparcie objawów, nie zamiast leczenia
Zioła i naturalne preparaty mogą być cennym elementem wspierającym ogólne samopoczucie i łagodzącym niektóre objawy Hashimoto, takie jak zmęczenie czy problemy z trawieniem. Przykładowo, adaptogeny mogą pomóc w radzeniu sobie ze stresem, a niektóre zioła mogą wspierać pracę jelit. Jednakże, niezwykle ważne jest, aby pamiętać, że zioła nigdy nie powinny zastępować leczenia farmakologicznego lewotyroksyną. Nie ma żadnych naukowych dowodów na to, że jakiekolwiek zioło jest w stanie „wyleczyć” Hashimoto lub odwrócić proces autoimmunologiczny. Należy zachować szczególną ostrożność przed „cudownymi” preparatami obiecującymi wyleczenie autoimmunizacji. Zawsze, przed włączeniem jakichkolwiek ziół czy suplementów, należy skonsultować się z lekarzem lub farmaceutą, aby uniknąć interakcji z przyjmowanymi lekami i potencjalnych skutków ubocznych.
Hashimoto w ciąży i przy planowaniu ciąży: co trzeba zrobić inaczej
Planowanie ciąży i sama ciąża to wyjątkowy okres, który wymaga szczególnej uwagi w przypadku Hashimoto. W tym czasie cele terapeutyczne są znacznie bardziej rygorystyczne. TSH powinno być dobrze wyrównane i utrzymywane na poziomie poniżej 2,5 mIU/l (a najlepiej poniżej 1,0-2,0 mIU/l w I trymestrze) jeszcze przed poczęciem. Niewyrównana niedoczynność tarczycy w ciąży wiąże się ze zwiększonym ryzykiem poronień, przedwczesnego porodu oraz problemów z rozwojem neurologicznym dziecka. Po potwierdzeniu ciąży, zapotrzebowanie na hormony tarczycy gwałtownie wzrasta, dlatego bardzo często konieczne jest zwiększenie dawki lewotyroksyny – czasem nawet o 30-50%. Wymaga to częstszej kontroli TSH i FT4, zazwyczaj co 4-6 tygodni, aby na bieżąco dostosowywać dawkę leku i zapewnić prawidłowy rozwój płodu. Niezbędna jest ścisła współpraca z endokrynologiem i ginekologiem prowadzącym ciążę.
Kiedy iść do endokrynologa oraz jakie objawy wymagają szybkiej konsultacji
Regularne wizyty u endokrynologa są kluczowe w zarządzaniu Hashimoto. Istnieją jednak sytuacje i objawy, które powinny skłonić do szybkiej konsultacji:
- Trudności z wyrównaniem TSH mimo regularnego przyjmowania leków i przestrzegania zaleceń.
- Planowanie ciąży lub potwierdzenie ciąży – wymaga natychmiastowej modyfikacji leczenia.
- Pojawienie się wola (powiększenie tarczycy) lub wyczuwalnych guzków na tarczycy.
- Szybkie i niewyjaśnione pogorszenie samopoczucia, nasilenie objawów niedoczynności (np. skrajne zmęczenie, znaczny przyrost masy ciała, silne zaparcia, depresja) mimo prawidłowych wyników badań.
- Utrzymujące się lub nasilające się objawy, takie jak zmęczenie, problemy z koncentracją, wypadanie włosów, suchość skóry, mimo prawidłowych wyników TSH i FT4 – może to wskazywać na inne przyczyny dolegliwości.
- Pojawienie się objawów nadczynności tarczycy (np. kołatanie serca, drżenie rąk, nadmierna potliwość, utrata masy ciała) – może to świadczyć o zbyt wysokiej dawce lewotyroksyny.
Najczęstsze błędy w leczeniu Hashimoto, których warto unikać
W mojej praktyce często obserwuję pewne błędy, które pacjenci z Hashimoto popełniają, często nieświadomie. Ich unikanie jest kluczowe dla skuteczności terapii:
- Samodzielna zmiana dawki leku: Nigdy nie należy samodzielnie zwiększać ani zmniejszać dawki lewotyroksyny. Każda modyfikacja powinna być poprzedzona badaniami i decyzją lekarza endokrynologa.
- Biorąc hormony z posiłkiem lub kawą: Lewotyroksynę należy przyjmować na czczo, co najmniej 30-60 minut przed pierwszym posiłkiem, kawą czy innymi napojami (poza wodą). Jest to absolutnie kluczowe dla jej prawidłowego wchłaniania.
- Zbyt duża liczba suplementów bez konsultacji: Nadmierna suplementacja, zwłaszcza bez wcześniejszych badań i konsultacji, może prowadzić do interakcji z lekami, przedawkowania niektórych składników lub po prostu być nieskuteczna.
- Ekstremalne diety bez medycznych wskazań: Restrykcyjne diety eliminacyjne bez potwierdzonych alergii, nietolerancji czy chorób współistniejących są często niepotrzebne, trudne do utrzymania i mogą prowadzić do niedoborów.
- Szukanie jednej uniwersalnej metody leczenia dla wszystkich: Hashimoto jest chorobą indywidualną. To, co pomogło jednej osobie, niekoniecznie będzie skuteczne dla innej. Leczenie musi być spersonalizowane i oparte na aktualnych wynikach badań.

