Antybiotykoterapia, choć niezbędna w walce z infekcjami bakteryjnymi, często niesie ze sobą niechciane skutki uboczne, przede wszystkim dla naszej mikrobioty jelitowej. Wiele osób zastanawia się wówczas, jak skutecznie wspomóc swój organizm i czy probiotyki są w stanie temu zaradzić. W tym artykule odpowiem na kluczowe pytania dotyczące stosowania probiotyków przy antybiotykoterapii – kiedy je brać, jak długo, jakie szczepy są skuteczne i kiedy należy zachować ostrożność. Moim celem jest dostarczenie praktycznych, opartych na badaniach wskazówek, które pomogą Ci świadomie dbać o swoje zdrowie.
Jak skutecznie stosować probiotyki przy antybiotykoterapii
- Probiotyki mogą zmniejszać ryzyko biegunki poantybiotykowej (AAD) o około 40%, co potwierdzają najnowsze metaanalizy.
- Najlepiej zacząć przyjmowanie probiotyku w trakcie antybiotykoterapii i kontynuować po jej zakończeniu.
- Zachowaj co najmniej 2 godziny odstępu między dawkami antybiotyku a probiotyku.
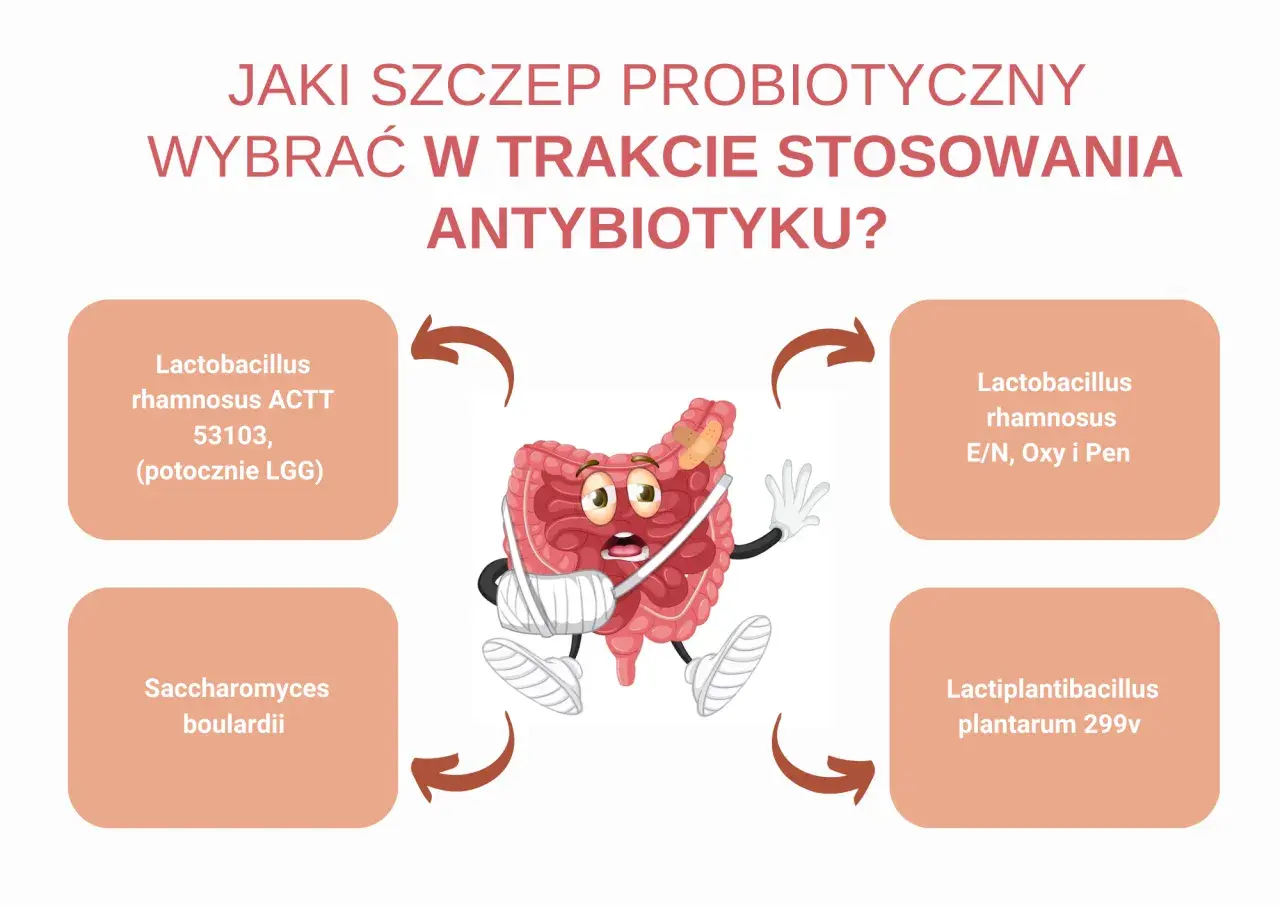
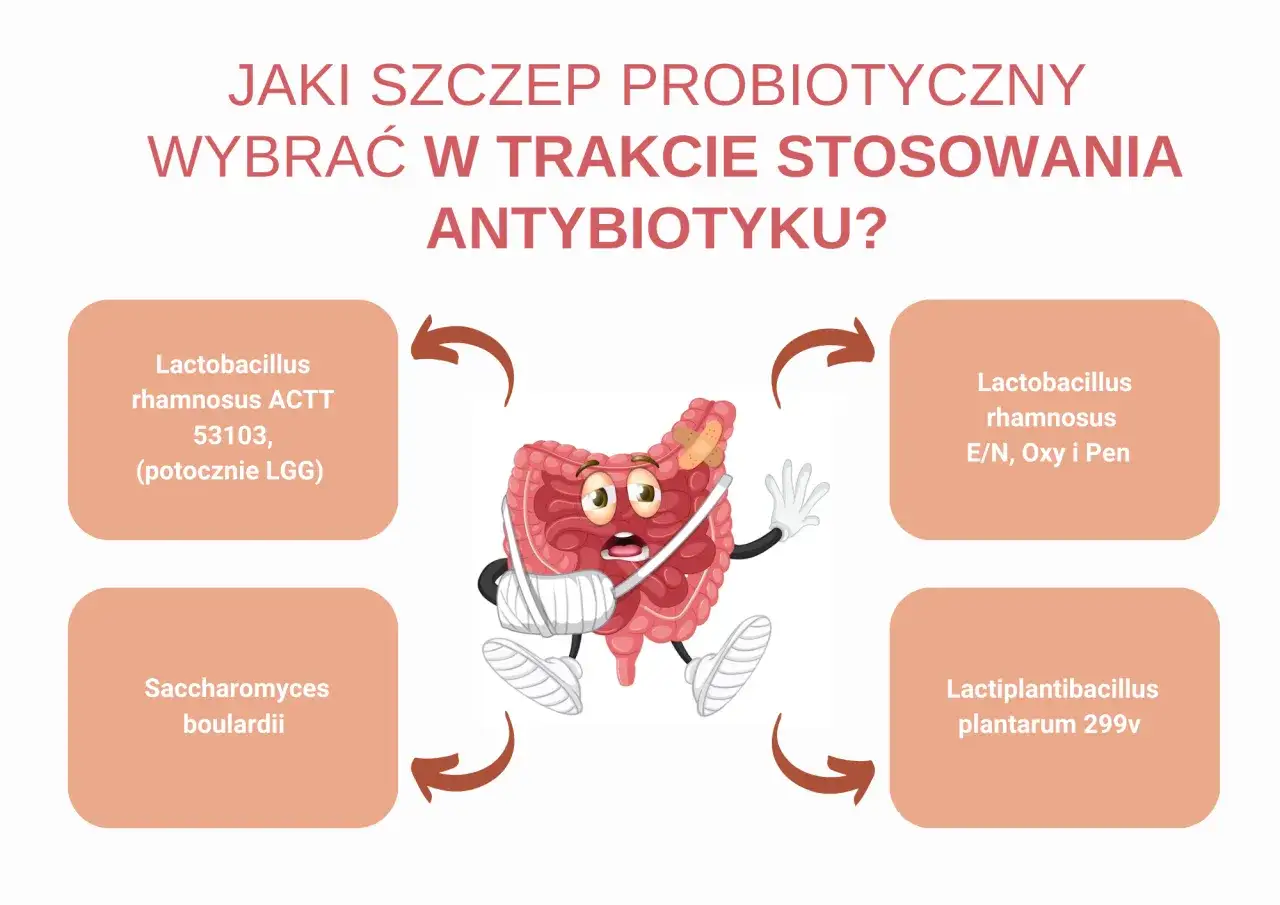
- Najlepiej przebadane szczepy to `Saccharomyces boulardii` i `Lactobacillus rhamnosus GG`, a także preparaty wieloszczepowe.
- Ostrożność w stosowaniu probiotyków jest zalecana u osób z obniżoną odpornością, ciężko chorych i wcześniaków.
- Skuteczność probiotyków jest ściśle związana z konkretnym szczepem i jakością preparatu.
Probiotyk przed, w trakcie czy po antybiotyku? Krótka odpowiedź dla czytelnika
Jeśli zastanawiasz się, kiedy najlepiej rozpocząć suplementację probiotykiem podczas antybiotykoterapii, moja odpowiedź jest jasna: najczęściej stosuje się go w trakcie leczenia antybiotykiem i kontynuuje po jego zakończeniu. Takie podejście wynika z potrzeby ochrony mikrobioty jelitowej przed negatywnymi skutkami działania antybiotyków, które, choć zwalczają szkodliwe bakterie, często niszczą także te pożyteczne. Kontynuacja suplementacji po zakończeniu antybiotykoterapii ma na celu wspieranie regeneracji flory bakteryjnej, która została naruszona. Kluczowe jest jednak zachowanie odpowiedniego odstępu czasowego między dawkami obu preparatów, aby probiotyk mógł zadziałać efektywnie.
Jak przyjmować probiotyk z antybiotykiem, żeby miał sens
Skuteczne stosowanie probiotyków w czasie antybiotykoterapii wymaga pewnej wiedzy praktycznej. Nie wystarczy po prostu przyjmować kapsułki – liczy się również sposób i czas, w jakim to robimy, aby zmaksymalizować ich działanie i ochronić wrażliwe kultury bakterii.
Ile godzin odstępu zachować między dawkami
Aby probiotyk mógł spełnić swoją rolę, niezwykle ważne jest, aby antybiotyk nie zneutralizował jego działania. Dlatego należy zachować co najmniej 2 godziny odstępu między przyjęciem antybiotyku a probiotyku. Antybiotyki mają za zadanie niszczyć bakterie, a probiotyki to przecież żywe kultury bakterii. Dając im odpowiedni czas, zwiększamy szansę, że dotrą do jelit w niezmienionym stanie i zaczną tam działać.
Jak długo kontynuować probiotyk po zakończeniu leczenia
Zakończenie antybiotykoterapii nie oznacza końca troski o mikrobiotę. Zalecam kontynuowanie suplementacji probiotykiem również po zakończeniu leczenia antybiotykiem. Ogólne ramy czasowe to od kilku dni do kilku tygodni, a konkretny czas może zależeć od indywidualnych potrzeb, długości i intensywności antybiotykoterapii, a także zaleceń lekarza lub producenta preparatu. Celem jest wsparcie odbudowy i stabilizacji flory jelitowej.
Czy probiotyk brać z jedzeniem, czy na czczo
Kwestia przyjmowania probiotyków w odniesieniu do posiłków nie jest jednoznaczna i zależy od konkretnego szczepu. Niektóre szczepy mogą być bardziej wrażliwe na kwas żołądkowy, dlatego lepiej przyjmować je z posiłkiem lub tuż przed nim, gdy pH żołądka jest wyższe. Inne z kolei mogą być bardziej odporne i można je przyjmować na czczo. Zawsze zalecam dokładne sprawdzenie instrukcji producenta na opakowaniu, ponieważ to tam znajdziesz najbardziej precyzyjne wskazówki dla danego preparatu.

Jak wybrać probiotyk, który ma realne wsparcie w badaniach
Rynek probiotyków jest ogromny, a wybór odpowiedniego preparatu może być wyzwaniem. Kluczem do podjęcia świadomej decyzji jest zrozumienie, że nie wszystkie probiotyki są sobie równe. Skuteczność zależy od konkretnego szczepu, a nie tylko od ogólnej nazwy.
Dlaczego pełna nazwa szczepu ma większe znaczenie niż samo słowo „probiotyk”
To jest fundamentalna zasada w świecie probiotyków: skuteczność jest ściśle „strain-specific”, co oznacza, że zależy od konkretnego szczepu, a nie tylko od rodzaju bakterii, np. Lactobacillus. Pełna nazwa, taka jak `Lactobacillus rhamnosus GG`, wskazuje na rodzaj (Lactobacillus), gatunek (rhamnosus) i konkretny szczep (GG). To właśnie ten ostatni człon, czyli oznaczenie szczepu, jest kluczowy dla weryfikacji badań naukowych. Bez niego nie wiemy, czy dany probiotyk został przebadany pod kątem konkretnego zastosowania.
Które szczepy i mieszanki mają najlepsze dane przy antybiotykach
W kontekście antybiotykoterapii, najmocniejsze wsparcie w badaniach klinicznych mają konkretne szczepy i preparaty wieloszczepowe. Poniżej przedstawiam te, które są najlepiej udokumentowane:
| Szczep / Mieszanka | Działanie przy antybiotykoterapii |
|---|---|
| `Saccharomyces boulardii` | Silne wsparcie w zapobieganiu biegunce poantybiotykowej (AAD) |
| `Lactobacillus rhamnosus GG` | Skuteczny w redukcji ryzyka AAD, szczególnie u dzieci |
| Preparaty wieloszczepowe | Najnowsze metaanalizy (np. z 2025 roku) wskazują na wysoką skuteczność w redukcji AAD |
Wybór probiotyku powinien być oparty na konkretnych potrzebach i najlepiej skonsultowany z farmaceutą lub lekarzem, który pomoże dobrać preparat o udowodnionym działaniu.
Na co patrzeć na etykiecie, czyli CFU, termin ważności i warunki przechowywania
Czytanie etykiet probiotyków to klucz do wyboru wartościowego produktu. Oto, na co powinieneś zwrócić uwagę:
- CFU (ang. Colony Forming Units): To liczba jednostek tworzących kolonie, czyli w praktyce liczba żywych bakterii w jednej dawce. Im więcej, tym lepiej, ale co najważniejsze – liczba CFU powinna być gwarantowana na koniec terminu ważności produktu, a nie tylko w momencie produkcji.
- Termin ważności: Upewnij się, że produkt jest świeży i ma długi termin ważności, aby mieć pewność, że bakterie są żywe i aktywne.
- Warunki przechowywania: Niektóre probiotyki wymagają przechowywania w lodówce, inne mogą być przechowywane w temperaturze pokojowej. Należy ściśle przestrzegać zaleceń producenta, ponieważ niewłaściwe przechowywanie może drastycznie zmniejszyć żywotność i skuteczność bakterii.
Czy probiotyk pomaga też na odporność po infekcji i antybiotyku
Wielu z nas szuka probiotyków nie tylko jako wsparcia podczas antybiotykoterapii, ale także jako sposobu na "wzmocnienie odporności" po infekcji. To obszar, który wymaga ostrożnego i eksperckiego podejścia, ponieważ związek między probiotykami a odpornością jest złożony.
Jak jelita, mikrobiom i bariera jelitowa łączą się z odpornością
Nasze jelita są domem dla bilionów mikroorganizmów, tworzących tak zwany mikrobiom jelitowy. Ten mikrobiom odgrywa kluczową rolę w funkcjonowaniu układu odpornościowego. Zdrowy mikrobiom i integralność bariery jelitowej (czyli szczelność ścian jelit, które zapobiegają przedostawaniu się szkodliwych substancji do krwiobiegu) są niezbędne dla prawidłowej odpowiedzi immunologicznej. Bakterie jelitowe produkują między innymi krótkołańcuchowe kwasy tłuszczowe, które mają udowodniony wpływ na modulację odporności, czyli regulację jej działania.
Co jest dobrze udowodnione, a co nadal pozostaje hipotezą
Z pewnością dobrze udowodnioną korzyścią ze stosowania probiotyków jest redukcja ryzyka biegunki poantybiotykowej (AAD). Natomiast jeśli chodzi o bezpośrednie, szybkie i spektakularne "wzmacnianie odporności" po infekcji, dowody są bardziej zróżnicowane i nie dla wszystkich szczepów są jednoznaczne. Chociaż zdrowie jelit jest bezsprzecznie kluczowe dla ogólnej odporności, nie zawsze oznacza to, że każdy probiotyk w każdej sytuacji bezpośrednio i szybko "podniesie" naszą odporność po antybiotyku. Wiele mechanizmów nadal pozostaje w sferze hipotez, które wymagają dalszych badań.
Dlaczego nie warto obiecywać „wzmacniania odporności” w zbyt uproszczony sposób
Jako ekspertka, zawsze przestrzegam przed nadmiernym upraszczaniem związku między probiotykami a odpornością. Układ odpornościowy jest niezwykle złożony i jego wspieranie wymaga holistycznego podejścia, obejmującego zdrową dietę, odpowiednią ilość snu, aktywność fizyczną i redukcję stresu. Suplementacja probiotykami może być cennym elementem tej układanki, ale nie jest magiczną pigułką, która sama w sobie "wzmocni odporność" w sposób, który często jest obiecywany w reklamach. Ważne jest, aby mieć realistyczne oczekiwania i rozumieć, że probiotyki to wsparcie, a nie jedyne rozwiązanie.

Co pokazują najnowsze badania o probiotykach przy antybiotykach
Nauka nieustannie posuwa się naprzód, dostarczając nam nowych danych na temat probiotyków. Warto śledzić najnowsze badania, aby opierać swoje decyzje na aktualnej wiedzy.
Jakie są wnioski z metaanaliz z 2024 i 2025 roku
Najnowsze dane są obiecujące, ale też stawiają pewne wyzwania. Według najnowszej metaanalizy z 2025 roku, obejmującej 15 badań i 7427 dorosłych, probiotyki wykazały redukcję biegunki poantybiotykowej (AAD) o około 40 procent. Co ciekawe, najlepsze wyniki uzyskano przy użyciu preparatów wieloszczepowych. To potwierdza, że odpowiednio dobrane probiotyki mogą być bardzo skuteczne w zapobieganiu temu powszechnemu problemowi. Z drugiej strony, przegląd z 2024 roku dotyczący mikrobiomu podkreśla, że probiotyki nie zawsze przyspieszają powrót mikrobioty do stanu sprzed antybiotykoterapii, a czasem efekt jest zerowy albo opóźniony. To pokazuje, że choć probiotyki są pomocne, nie są panaceum na wszystkie problemy z mikrobiotą.
Dlaczego nie każdy probiotyk działa tak samo
Wracamy do kluczowej kwestii: skuteczność jest ściśle zależna od szczepu ("strain-specific"). To, że jeden probiotyk działa na biegunkę, nie oznacza, że każdy inny probiotyk będzie miał takie samo działanie. Różne szczepy mają różne mechanizmy działania – niektóre produkują substancje przeciwdrobnoustrojowe, inne wzmacniają barierę jelitową, jeszcze inne modulują odpowiedź immunologiczną. Dlatego tak ważne jest, aby wybierać probiotyki, których skuteczność została potwierdzona w badaniach dla konkretnego zastosowania, np. zapobiegania AAD.
Dlaczego odbudowa mikrobiomu po antybiotyku nie jest gwarantowana
Na podstawie przeglądu z 2024 roku, muszę podkreślić, że dowody na "pełną odbudowę mikrobiomu" po antybiotykach są mieszane. Probiotyki mogą wspierać mikrobiom, pomagając w utrzymaniu równowagi i zapobieganiu negatywnym skutkom antybiotyków, ale nie zawsze gwarantują szybki i pełny powrót do stanu sprzed antybiotykoterapii. Mikrobiom jest niezwykle złożonym ekosystemem i jego regeneracja to proces, który może trwać tygodniami, a nawet miesiącami, i zależy od wielu czynników, nie tylko od suplementacji probiotykami.

Kiedy probiotyk po antybiotyku może nie być dobrym pomysłem
Choć probiotyki są ogólnie uważane za bezpieczne, istnieją sytuacje, w których ich stosowanie może być niewskazane lub wymaga szczególnej ostrożności. Ważne jest, aby być świadomym tych wyjątków.
Osoby z obniżoną odpornością, ciężko chore, z cewnikami naczyniowymi i wcześniaki
Szczególną ostrożność należy zachować u osób z obniżoną odpornością (np. pacjenci po przeszczepach, osoby z AIDS, pacjenci onkologiczni), ciężko chorych przebywających na oddziałach intensywnej terapii, u pacjentów z cewnikami naczyniowymi oraz u wcześniaków. Chociaż rzadko, opisano przypadki zakażeń związanych z żywymi kulturami bakterii u tych grup pacjentów. W takich przypadkach probiotyki mogą stanowić ryzyko. Zawsze, bez wyjątku, w tych sytuacjach należy skonsultować się z lekarzem przed rozpoczęciem suplementacji probiotykami.
Kiedy trzeba przerwać suplement i skontaktować się z lekarzem
Mimo że probiotyki są zazwyczaj dobrze tolerowane, należy być czujnym na wszelkie niepokojące objawy. Powinieneś natychmiast przerwać suplementację probiotykiem i skontaktować się z lekarzem, jeśli wystąpią:
- Silne bóle brzucha
- Gorączka
- Wysypka lub inne objawy alergiczne
- Nasilenie biegunki lub pojawienie się krwi w stolcu
- Inne nietypowe i niepokojące objawy
Jak odróżnić zwykły dyskomfort jelitowy od objawów alarmowych
W początkowej fazie suplementacji probiotykami, zwłaszcza jeśli mikrobiota jest mocno zaburzona, możesz odczuwać łagodny dyskomfort jelitowy, taki jak gazy, wzdęcia czy delikatne zmiany w rytmie wypróżnień. Jest to często wynik adaptacji organizmu i pracy bakterii. Zazwyczaj te objawy są przejściowe i ustępują po kilku dniach. Natomiast objawy alarmowe, wymienione powyżej (silny ból, gorączka, wysypka), są znacznie bardziej intensywne i wskazują na potencjalnie poważniejszy problem, wymagający natychmiastowej interwencji medycznej.
Jak wspierać jelita po antybiotyku poza suplementem
Suplementacja probiotykami to tylko jeden z elementów kompleksowego wsparcia jelit po antybiotykoterapii. Równie ważna, jeśli nie ważniejsza, jest odpowiednia dieta i styl życia, które pomogą mikrobiocie wrócić do równowagi.
Fermentowane produkty, błonnik i prebiotyki w codziennej diecie
Włączenie do diety fermentowanych produktów to naturalny i smaczny sposób na dostarczenie organizmowi korzystnych bakterii. Mówię tu o produktach takich jak jogurt, kefir, maślanka, kiszona kapusta, ogórki kiszone czy kimchi (jeśli nie ma przeciwwskazań zdrowotnych). Są one cennym źródłem probiotyków. Dodatkowo, kluczową rolę odgrywa błonnik – to on jest pożywką dla dobrych bakterii jelitowych (czyli działa jako prebiotyk). Znajdziesz go w warzywach, owocach, pełnoziarnistych produktach zbożowych i roślinach strączkowych. Zwiększenie jego spożycia to fundament zdrowej mikrobioty.
Nawodnienie i lekkostrawne jedzenie w pierwszych dniach po terapii
W pierwszych dniach po zakończeniu antybiotykoterapii, kiedy układ pokarmowy jest osłabiony, kluczowe jest odpowiednie nawodnienie organizmu. Pij dużo wody, niesłodzonych herbat ziołowych. Ponadto, stawiaj na lekkostrawne posiłki, które nie obciążą dodatkowo jelit. Zupy, gotowane warzywa, chude mięso, ryby, kasze – to dobry wybór, który wspomoże regenerację i nie będzie nadmiernie stymulował wrażliwego układu pokarmowego.Czego nie robić, żeby nie pogorszyć pracy jelit
Aby nie zakłócać odbudowy mikrobiomu po antybiotykoterapii, warto unikać lub ograniczyć pewne czynniki. Mam tu na myśli przede wszystkim nadmiar cukru i przetworzoną żywność, które mogą sprzyjać rozwojowi niekorzystnych bakterii. Alkohol również negatywnie wpływa na mikrobiotę i podrażnia błonę śluzową jelit, dlatego warto go unikać. Nadmierne spożycie tłuszczów nasyconych również nie sprzyja zdrowiu jelit. Postaraj się dać swojemu układowi pokarmowemu czas na regenerację, unikając tych obciążających czynników.
Najczęstsze pytania o probiotyk przed i po antybiotyku
Wiele pytań pojawia się w kontekście stosowania probiotyków. Zebrałam te najczęściej zadawane, aby rozwiać wszelkie wątpliwości.
Czy można zacząć probiotyk dopiero po zakończeniu antybiotyku?
Choć najlepiej jest zacząć suplementację probiotykiem w trakcie antybiotykoterapii, aby chronić mikrobiotę przed uszkodzeniami, to rozpoczęcie jej po zakończeniu antybiotyku nadal ma sens. Może to skutecznie wspierać regenerację flory bakteryjnej i przyspieszyć powrót do równowagi w jelitach.
Czy jogurt lub kefir mogą zastąpić kapsułki?
Jogurt i kefir są cennym źródłem probiotyków i z pewnością warto włączyć je do diety. Jednak zazwyczaj zawierają mniej szczepów i niższe koncentracje bakterii niż specjalistyczne suplementy probiotyczne. Mogą być doskonałym uzupełnieniem diety, ale nie zawsze pełnym zamiennikiem, zwłaszcza w przypadku silnej dysbiozy po antybiotykoterapii, gdy potrzebne jest intensywniejsze wsparcie.
Jak długo warto brać probiotyk po leczeniu?
Ogólne zalecenie to kontynuowanie probiotyku przez co najmniej 1 do 4 tygodni po zakończeniu antybiotykoterapii. Czas ten może się różnić w zależności od długości i intensywności leczenia antybiotykiem oraz indywidualnej reakcji organizmu. Zawsze zalecam konsultację z lekarzem lub farmaceutą, aby dobrać optymalny czas suplementacji.
Przeczytaj również: Sól fizjologiczna - czy wiesz, jak w pełni ją wykorzystać?
Czy probiotyk trzeba brać przy każdym antybiotyku?
Choć stosowanie probiotyków jest zalecane przy większości antybiotykoterapii, zwłaszcza tych długotrwałych lub o szerokim spektrum działania, decyzja powinna być podjęta indywidualnie. Nie każdy antybiotyk w równym stopniu wpływa na mikrobiom, a niektóre mogą być mniej szkodliwe. Najlepiej skonsultować się z lekarzem, który oceni potrzebę suplementacji w Twoim konkretnym przypadku.