Ból ucha i zęba to jedne z najbardziej dokuczliwych dolegliwości, które często skłaniają do poszukiwania szybkiego rozwiązania, w tym antybiotyku. Ten artykuł pomoże zrozumieć, kiedy antybiotyk jest właściwym leczeniem, a kiedy może być niepotrzebny, a nawet szkodliwy, oraz co zrobić, by bezpiecznie ulżyć sobie w cierpieniu do czasu wizyty u specjalisty.
Antybiotyk na ból ucha i zębów: kiedy naprawdę jest potrzebny
- Ból ucha i zęba nie zawsze oznacza infekcję bakteryjną i nie zawsze wymaga antybiotyku.
- W wielu przypadkach infekcji ucha i zęba wystarcza leczenie objawowe (np. paracetamol, ibuprofen) i interwencja stomatologiczna.
- Antybiotyki są kluczowe przy ropniach zęba, gorączce, obrzęku lub szerzeniu się zakażenia, jednak nie eliminują samej przyczyny problemu.
- Pilnej konsultacji lekarskiej wymagają objawy alarmowe, takie jak obrzęk twarzy, gorączka, szczękościsk czy trudności w połykaniu.
- Niewłaściwe stosowanie antybiotyków przyczynia się do globalnego problemu oporności bakterii, co podkreśla WHO w 2025 roku.
- Samoleczenie antybiotykami "z zapasu" jest niebezpieczne i nieskuteczne.
Antybiotyk na ból ucha i zębów – kiedy pomaga, a kiedy nie
Antybiotyki to potężne narzędzia medycyny, ale ich skuteczność ogranicza się wyłącznie do zwalczania infekcji bakteryjnych. Niestety, często spotykam się z przekonaniem, że ból, zwłaszcza silny, automatycznie oznacza potrzebę antybiotykoterapii. To jednak duży błąd. Ból sam w sobie nie jest wskazaniem do antybiotyku, a jego przyczyną mogą być również infekcje wirusowe, stany zapalne niezwiązane z bakteriami, urazy mechaniczne czy nawet przeciążenie. Antybiotyk nie zadziała na wirusy ani na ból spowodowany urazem.
Warto pamiętać, że zarówno ból ucha, jak i zęba, często mają podłoże, które nie wymaga interwencji antybiotykowej. Według danych NFZ oraz Amerykańskiego Stowarzyszenia Stomatologicznego (ADA), antybiotyk nie jest automatycznym rozwiązaniem na każdy ból ucha czy zęba. W wielu przypadkach wystarczające jest leczenie objawowe i, w razie potrzeby, interwencja specjalisty, który usunie pierwotną przyczynę dolegliwości.
Dlaczego ból ucha i ból zęba często mają różne przyczyny
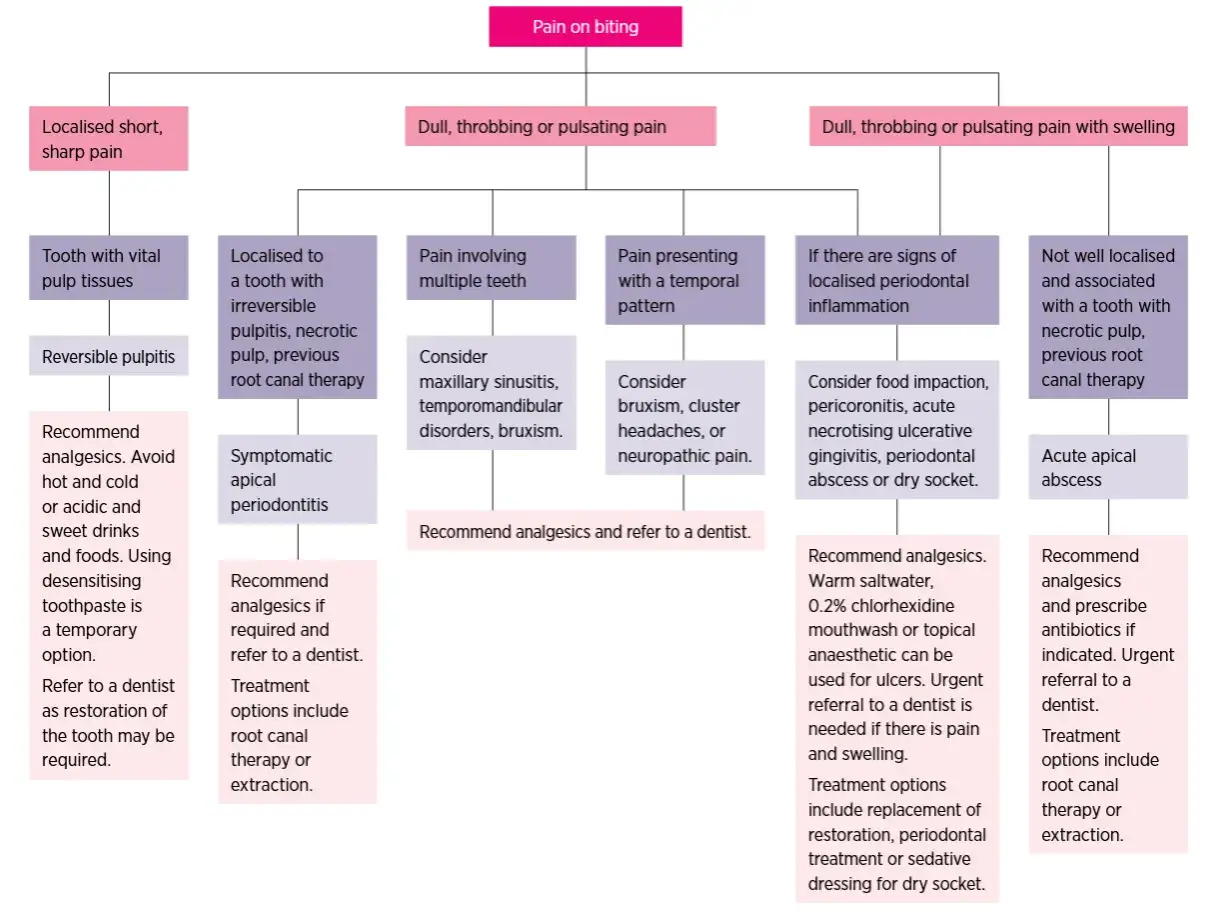
Ból jest sygnałem alarmowym organizmu, ale sam w sobie jest objawem, a nie diagnozą. To niezwykle ważne rozróżnienie, zwłaszcza gdy odczuwamy ból w okolicach głowy. Ból ucha i zęba, choć często występują razem, mają zazwyczaj zupełnie różne źródła. Co więcej, ból ma tendencję do promieniowania, co oznacza, że jego rzeczywiste źródło może być oddalone od miejsca, w którym go odczuwamy. Na przykład, silny ból zęba może promieniować do ucha, sprawiając wrażenie, że to właśnie ucho jest problemem.
Podobnie, ból w uchu może być wynikiem problemów z zatokami, infekcji gardła, a nawet dysfunkcji stawu skroniowo-żuchwowego (TMJ), który odpowiada za ruchy szczęki. Osoba szukająca "antybiotyku na ból ucha i zębów" często nie zdaje sobie sprawy z tej różnorodności możliwych źródeł bólu. Dlatego tak istotna jest precyzyjna diagnostyka, aby leczenie było skuteczne i celowane w prawdziwą przyczynę dolegliwości, a nie tylko w jej objawy.
Czy przy bólu ucha od razu potrzebny jest antybiotyk?
Kiedy bardziej prawdopodobna jest infekcja wirusowa lub stan samoograniczający się
Wiele infekcji ucha, zwłaszcza u dorosłych, ma podłoże wirusowe. Oznacza to, że antybiotyki, które działają tylko na bakterie, są w takich przypadkach całkowicie nieskuteczne. Często są to stany samoograniczające się, co oznacza, że organizm jest w stanie sam poradzić sobie z infekcją, a objawy ustępują bez konieczności stosowania antybiotyków. W takich sytuacjach kluczowa jest obserwacja objawów i stosowanie leczenia objawowego, które ma na celu złagodzenie bólu i dyskomfortu.
Kiedy lekarz może rozważyć antybiotyk
Decyzja o włączeniu antybiotykoterapii przy bólu ucha należy zawsze do lekarza i opiera się na ściśle określonych kryteriach. Antybiotyk może być rozważony w przypadku ostrego zapalenia ucha środkowego, szczególnie u dzieci, gdy objawy są nasilone. Na przykład, według rekomendacji Amerykańskiej Akademii Pediatrii (AAP) i Amerykańskiej Akademii Lekarzy Rodzinnych (AAFP), cytowanych przez NFZ, amoksycylina jest często pierwszym wyborem w leczeniu bakteryjnego zapalenia ucha środkowego. Inne wskazania do antybiotykoterapii to wysoka gorączka (powyżej 38,5°C), silny ból ucha, wyciek ropnej wydzieliny z ucha lub brak poprawy po 48-72 godzinach leczenia objawowego.
Co zwykle pomaga na start: paracetamol, ibuprofen, obserwacja
Niezależnie od przyczyny bólu ucha, priorytetem jest natychmiastowe złagodzenie dolegliwości. Zgodnie z wytycznymi NFZ, leki przeciwbólowe i przeciwzapalne dostępne bez recepty, takie jak paracetamol lub ibuprofen, są pierwszym wyborem. Pomagają one zmniejszyć ból i gorączkę. Ważna jest również obserwacja objawów w pierwszych 24-48 godzinach. Jeśli ból ustępuje, a inne objawy nie nasilają się, często oznacza to, że infekcja ma charakter wirusowy lub samoograniczający się i nie wymaga antybiotyku. Ciepłe okłady na ucho mogą również przynieść ulgę.
Kiedy antybiotyk bywa potrzebny przy bólu zęba?
Ropień zęba, obrzęk, gorączka i szerzenie się zakażenia
W przypadku bólu zęba antybiotyk jest uzasadniony w ściśle określonych sytuacjach, gdy infekcja bakteryjna jest wyraźna i może prowadzić do poważniejszych konsekwencji. Najczęściej dotyczy to ropnia zęba, czyli zbiornika ropy powstałego w wyniku infekcji bakteryjnej. Inne wskazania to obrzęk tkanek miękkich (twarzy, dziąsła), który może świadczyć o rozprzestrzenianiu się zakażenia, wysoka gorączka oraz ogólne złe samopoczucie. Antybiotyk jest również konieczny, gdy obserwujemy objawy szerzenia się zakażenia, takie jak powiększone i bolesne węzły chłonne. Amerykańskie Stowarzyszenie Stomatologiczne (ADA) zaleca antybiotyki tylko w takich przypadkach, podkreślając, że większość ostrych bólów zęba nie wymaga ich stosowania.Dlaczego sam antybiotyk nie usuwa przyczyny bólu
Choć antybiotyk może zwalczyć bakterie odpowiedzialne za infekcję i zmniejszyć stan zapalny, nie eliminuje on fizycznej przyczyny problemu stomatologicznego. Jeśli przyczyną bólu jest martwa miazga zęba, głęboki ubytek próchnicowy, pęknięty ząb czy nagromadzenie ropy, sam antybiotyk nie rozwiąże problemu. Można porównać to do gaszenia pożaru bez usunięcia źródła ognia – na chwilę będzie lepiej, ale problem powróci. Bez interwencji dentystycznej, która usunie przyczynę, ból i infekcja niemal na pewno nawrócą, często z większą siłą.
Jakie leczenie zwykle wykonuje dentysta: drenaż, leczenie kanałowe, ekstrakcja
Aby trwale rozwiązać problem bólu zęba spowodowanego infekcją, niezbędna jest interwencja stomatologiczna. Do najczęściej wykonywanych procedur należą:
- Drenaż ropnia: Polega na nacięciu dziąsła i umożliwieniu odpływu ropy, co natychmiastowo zmniejsza ciśnienie i ból.
- Leczenie kanałowe (endodontyczne): Procedura polegająca na usunięciu zainfekowanej lub martwej miazgi zęba, oczyszczeniu kanałów korzeniowych i ich wypełnieniu. Jest to sposób na uratowanie zęba.
- Ekstrakcja (usunięcie) zęba: W przypadkach, gdy ząb jest zbyt zniszczony, aby go uratować, lub infekcja jest bardzo rozległa, konieczne może być jego usunięcie.
Jak podaje NHS, antybiotyk może być jedynie uzupełnieniem tych procedur, zwłaszcza gdy infekcja jest rozległa lub towarzyszy jej gorączka. Nigdy jednak nie zastąpi właściwego leczenia stomatologicznego.
Objawy alarmowe, które wymagają pilnej wizyty u lekarza, dentysty lub na SOR
Istnieją objawy, które powinny wzbudzić nasz niepokój i skłonić do natychmiastowej konsultacji medycznej. Nie należy ich lekceważyć, ponieważ mogą świadczyć o poważnym rozprzestrzenianiu się infekcji, które może zagrażać zdrowiu, a nawet życiu. Oto lista alarmowych sygnałów:
- Obrzęk twarzy lub okolicy ucha, który szybko narasta. Może to wskazywać na rozprzestrzenianie się ropnia.
- Wysoka gorączka (powyżej 38,5°C), dreszcze, ogólne złe samopoczucie. Te objawy sugerują ogólnoustrojową reakcję na infekcję.
- Szczękościsk (trudności w otwieraniu ust). Może być objawem stanu zapalnego w okolicy stawu skroniowo-żuchwowego lub ropnia.
- Trudności w połykaniu lub oddychaniu. To bardzo poważne objawy, które mogą świadczyć o ucisku na drogi oddechowe lub przełyk.
- Wyciek ropnej wydzieliny z ucha. Zazwyczaj wskazuje na bakteryjne zapalenie ucha.
- Nagłe pogorszenie słuchu lub utrata słuchu. Może być wynikiem uszkodzenia struktur ucha.
- Silne osłabienie, apatia, szczególnie u dzieci. Dzieci mogą reagować na infekcje w sposób mniej specyficzny, a ogólne osłabienie jest ważnym sygnałem.
- Ból, który narasta pomimo stosowania leków przeciwbólowych. Oznacza, że infekcja postępuje lub jest bardzo silna.
Pamiętaj, że w przypadku wystąpienia tych objawów nie należy czekać na działanie domowych sposobów, lecz pilnie szukać pomocy medycznej. Może to być wizyta u lekarza rodzinnego, dentysty, laryngologa, a w nagłych przypadkach – na Szpitalnym Oddziale Ratunkowym (SOR).
Co można zrobić do czasu wizyty, żeby bezpiecznie zmniejszyć ból
Jak łagodzić ból ucha
Zanim dostaniesz się do lekarza, możesz zastosować kilka bezpiecznych metod, aby złagodzić ból ucha:
- Leki przeciwbólowe dostępne bez recepty: Paracetamol lub ibuprofen to najskuteczniejsze środki na ból i gorączkę. Stosuj je zgodnie z ulotką.
- Ciepłe okłady: Przyłożenie ciepłego kompresu lub termoforu owiniętego w ręcznik do bolącego ucha może przynieść ulgę. Ciepło poprawia krążenie i zmniejsza napięcie.
- Unikanie przeciągów: Chroń ucho przed zimnym wiatrem i nagłymi zmianami temperatury.
- Odpoczynek: Pozwól organizmowi na regenerację, unikaj wysiłku.
Jak łagodzić ból zęba
W oczekiwaniu na wizytę u dentysty, możesz spróbować następujących metod, aby zmniejszyć ból zęba:
- Leki przeciwbólowe dostępne bez recepty: Podobnie jak w przypadku bólu ucha, paracetamol lub ibuprofen są Twoimi sprzymierzeńcami.
- Zimne okłady: Jeśli towarzyszy Ci obrzęk, przyłóż zimny okład na policzek w okolicy bolącego zęba. Pamiętaj, aby nie przykładać lodu bezpośrednio do skóry.
- Unikanie gorących/zimnych potraw i napojów: Ekstremalne temperatury mogą nasilać ból, zwłaszcza jeśli przyczyną jest nadwrażliwość lub odsłonięta zębina.
- Delikatne płukanie jamy ustnej ciepłą wodą z solą: Płukanka może pomóc w usunięciu resztek jedzenia i działa antyseptycznie, zmniejszając stan zapalny.
- Unikanie gryzienia twardych pokarmów: Staraj się nie obciążać bolącego zęba.
Czego nie robić: nie brać antybiotyków “z zapasu”, nie wkładać nic do ucha, nie przykładać drażniących preparatów do jamy ustnej
Istnieją pewne praktyki, których należy bezwzględnie unikać, ponieważ mogą one pogorszyć sytuację lub być niebezpieczne:
- Nie brać antybiotyków "z zapasu": Samoleczenie antybiotykami pozostałymi po poprzednich infekcjach jest bardzo ryzykowne. Lek może być nieodpowiedni dla obecnej infekcji, dawka może być zła, a co najważniejsze – przyczyniasz się do rozwoju oporności bakterii.
- Nie wkładać nic do ucha: Nigdy nie wkładaj patyczków higienicznych, waty nasączonej olejkami (bez konsultacji lekarskiej) ani innych przedmiotów do ucha. Może to uszkodzić błonę bębenkową lub wepchnąć infekcję głębiej.
- Nie przykładać drażniących preparatów do jamy ustnej: Unikaj przykładania aspiryny, czosnku czy innych "domowych" substancji bezpośrednio do dziąsła lub zęba. Mogą one spowodować poważne oparzenia chemiczne i uszkodzić tkanki miękkie.
Najczęstsze błędy przy szukaniu “antybiotyku na ból”
Samoleczenie resztkami antybiotyku
Jednym z najpoważniejszych błędów, jakie możemy popełnić, jest samoleczenie antybiotykami, które pozostały nam po poprzednich chorobach. To niezwykle niebezpieczna praktyka z kilku powodów. Po pierwsze, możemy mieć do czynienia z niewłaściwą diagnozą – obecna infekcja może być wirusowa, a wtedy antybiotyk jest bezużyteczny. Po drugie, dawka leku może być nieodpowiednia, co sprawi, że leczenie będzie nieskuteczne lub, co gorsza, przyczyni się do rozwoju lekooporności. Wybierając niewłaściwy antybiotyk, nie tylko nie pomagamy sobie, ale również szkodzimy globalnemu zdrowiu publicznemu. Światowa Organizacja Zdrowia (WHO) w 2025 roku ostrzegała o rosnącej oporności na antybiotyki, podkreślając, że 1 na 6 laboratoryjnie potwierdzonych zakażeń bakteryjnych na świecie był oporny na antybiotyki, a oporność wzrosła w ponad 40% monitorowanych kombinacji patogen-lek od 2018 roku. To wyraźnie pokazuje, dlaczego tak ważne jest, aby antybiotyki były przepisywane i stosowane wyłącznie pod kontrolą lekarza.
Oczekiwanie, że antybiotyk natychmiast uśmierzy ból
Antybiotyki nie są lekami przeciwbólowymi. Ich głównym celem jest zwalczanie infekcji bakteryjnej, a nie natychmiastowe łagodzenie bólu. Ulga w bólu następuje dopiero wtórnie, gdy antybiotyk zacznie działać i zmniejszy stan zapalny wywołany przez bakterie. Proces ten wymaga czasu, często kilku dni. Dlatego, nawet jeśli lekarz przepisze antybiotyk, konieczne jest równoczesne stosowanie leków przeciwbólowych, aby zapewnić sobie komfort do momentu, gdy antybiotyk zacznie w pełni działać.Przerywanie kuracji po pierwszej poprawie
Gdy po kilku dniach antybiotykoterapii poczujemy się lepiej, pojawia się pokusa, by przerwać przyjmowanie leku. To kolejny poważny błąd. Nawet jeśli objawy ustąpią, nie oznacza to, że wszystkie bakterie zostały zwalczone. Przedwczesne przerwanie leczenia antybiotykiem może prowadzić do nawrotu infekcji, często w silniejszej formie, ponieważ przetrwały tylko najsilniejsze i najbardziej oporne bakterie. Dokończenie całej przepisanej kuracji jest kluczowe dla pełnego wyzdrowienia i zapobiegania rozwojowi lekooporności, która jest globalnym zagrożeniem.
Jak wspierać odporność i zmniejszać ryzyko nawrotów infekcji
Sen, nawodnienie, higiena jamy ustnej i unikanie dymu tytoniowego
Wspieranie ogólnej odporności organizmu to najlepsza strategia w walce z infekcjami i minimalizowaniu ryzyka ich nawrotów. Oto kluczowe elementy zdrowego stylu życia:
- Odpowiednia ilość snu: Niedobór snu osłabia układ odpornościowy, czyniąc nas bardziej podatnymi na infekcje. Dorośli powinni dążyć do 7-9 godzin snu na dobę.
- Nawodnienie: Picie odpowiedniej ilości wody pomaga utrzymać błony śluzowe w dobrej kondycji, co jest pierwszą linią obrony przed patogenami.
- Higiena jamy ustnej: Regularne i dokładne szczotkowanie zębów, używanie nici dentystycznej oraz płynów do płukania ust zapobiega rozwojowi bakterii i stanów zapalnych, które mogą prowadzić do bólu zęba czy infekcji.
- Unikanie dymu tytoniowego: Palenie tytoniu osłabia odporność, podrażnia błony śluzowe i znacząco zwiększa ryzyko infekcji zarówno w jamie ustnej, jak i w drogach oddechowych, w tym w uchu.
Kiedy naturalne metody mogą pomóc tylko pomocniczo, a kiedy są za słabe
Naturalne metody, takie jak ziołowe płukanki, domowe herbatki z miodem i cytryną czy inhalacje, mogą przynieść ulgę w objawach i wspierać komfort podczas choroby. Mogą działać łagodząco, przeciwzapalnie czy nawilżająco. Należy jednak pamiętać, że ich rola jest przede wszystkim pomocnicza. W przypadku poważnych infekcji bakteryjnych, takich jak ropień zęba czy ostre bakteryjne zapalenie ucha, naturalne metody są za słabe, aby samodzielnie zwalczyć przyczynę problemu. Nie zastąpią profesjonalnej diagnostyki i leczenia, a opieranie się wyłącznie na nich może prowadzić do pogorszenia stanu zdrowia i poważnych komplikacji. Zawsze należy konsultować się z lekarzem, aby ocenić, czy naturalne środki są wystarczające, czy też konieczne jest wdrożenie leczenia farmakologicznego.
Kiedy iść do dentysty, a kiedy do laryngologa?
Rozróżnienie, do którego specjalisty należy się udać, jest kluczowe dla szybkiej i skutecznej pomocy. Poniższa tabela pomoże Ci zorientować się, jakie objawy wskazują na problem stomatologiczny, a jakie na konieczność wizyty u laryngologa.
| Sygnały problemu stomatologicznego | Sygnały problemu laryngologicznego |
|---|---|
| Ból nasilający się podczas gryzienia lub żucia | Ból ucha połączony z niedawnym przeziębieniem lub grypą |
| Wrażliwość na gorące lub zimne pokarmy/napoje | Wyciek z ucha (ropny, krwisty) |
| Widoczny ubytek w zębie, pęknięty ząb lub wypełnienie | Pogorszenie słuchu, uczucie zatkania ucha |
| Obrzęk dziąsła wokół konkretnego zęba | Ból ucha nasilający się przy pociąganiu za małżowinę uszną |
| Ból promieniujący do ucha lub skroni, ale zlokalizowany w okolicy zęba | Ból gardła lub zatok promieniujący do ucha |
| Ból nasilający się w nocy, w pozycji leżącej | Szumy uszne, zawroty głowy towarzyszące bólowi |
| Ropień na dziąśle (tzw. "pryszcz" na dziąśle) | Gorączka bez wyraźnych objawów ze strony zębów |
Najczęstsze pytania o antybiotyk na ból ucha i zębów
Czy można wziąć antybiotyk bez recepty?
Stanowczo podkreślam, że antybiotyki są lekami wydawanymi wyłącznie na receptę. Nie ma możliwości zakupu antybiotyku bez konsultacji z lekarzem i otrzymania od niego recepty. Jest to związane z koniecznością prawidłowej diagnozy, ponieważ niewłaściwe stosowanie antybiotyków może prowadzić do poważnych konsekwencji zdrowotnych, w tym do rozwoju lekooporności bakterii, co jest globalnym zagrożeniem. Zawsze należy skonsultować się z lekarzem, który oceni stan zdrowia i zdecyduje o konieczności wdrożenia antybiotykoterapii.Czy ból może przejść bez antybiotyku?
Tak, w wielu przypadkach ból może ustąpić bez konieczności stosowania antybiotyku. Dotyczy to szczególnie bólu ucha spowodowanego infekcjami wirusowymi, które są samoograniczające się, oraz łagodnego bólu zęba, np. z powodu nadwrażliwości, drobnego ubytku czy przeciążenia. W takich sytuacjach leczenie objawowe (leki przeciwbólowe, ciepłe/zimne okłady) często jest wystarczające, a w przypadku problemów z zębami – interwencja dentystyczna (np. wypełnienie ubytku, leczenie kanałowe) usuwa przyczynę bólu bez potrzeby antybiotyku. Antybiotyk jest zarezerwowany dla infekcji bakteryjnych, które grożą powikłaniami.
Przeczytaj również: Sól fizjologiczna - czy wiesz, jak w pełni ją wykorzystać?
Czy ten sam antybiotyk działa na ucho i ząb?
Choć istnieją antybiotyki o szerokim spektrum działania, które mogą być skuteczne w zwalczaniu różnych typów infekcji bakteryjnych w różnych częściach ciała, to nie ma jednego "uniwersalnego" antybiotyku, który działałby identycznie na każdą infekcję ucha i zęba. Wybór odpowiedniego leku zależy od wielu czynników, takich jak rodzaj bakterii wywołujących zakażenie, miejsce infekcji, stan ogólny pacjenta oraz ewentualne alergie. Tylko lekarz, po dokładnym zbadaniu i ewentualnych badaniach diagnostycznych, może dobrać najskuteczniejszy i najbezpieczniejszy antybiotyk. Samodzielne decydowanie o wyborze leku jest ryzykowne i może prowadzić do nieskuteczności leczenia lub rozwoju oporności.